Congresso Interassociativo AMD-SID
Sez. Lombardia, Coccaglio (BS), 6-7 ottobre 2017
La diabetologia tra clinica, ricerca, innovazione e management nel percorso di cura
>Scarica l’articolo in formato PDF
COMUNICAZIONI ORALI
EFFICACIA DEL TRATTAMENTO CON MICROINFUSORE INSULINICO (CSII) IN PAZIENTI CON DIABETE TIPO 2 IN SCADENTE COMPENSO GLICEMICO CON LA TERAPIA INSULINICA MULTI-INIETTIVA
C. Scaranna, G. Lepore, A. Corsi, A.R. Dodesini, R. Bellante, R. Trevisan
USC Malattie Endocrine – Diabetologia, ASST Papa Giovanni XXIII, Bergamo
Introduzione: nei pazienti con diabete tipo 2 (DMT2) spesso è necessario ricorrere alla terapia insulinica, sia con insulina basale sia multi-iniettiva (MDI), ma in una larga percentuale di casi tale terapia non è sufficiente per conseguire i livelli target di HbA1c. La terapia con microinfusore insulinico (CSII) ha dimostrato di poter migliorare il compenso glicemico in questa tipologia di pazienti.
Scopo: scopo dello studio è stato verificare l’efficacia della terapia con CSII in pazienti con DMT2 in mediocre compenso glicemico con la terapia MDI.
Materiali e metodi: sono stati studiati 13 pazienti con DMT2 (8 M, 5 F, età media: 64,2±5,2 anni, durata del diabete: 24,9±13,6 anni, BMI: 31±5,27 kg/m2) che sono stati consecutivamente trasferiti dalla terapia MDI alla CSII per scadente compenso glicemico. Sono stati confrontati i livelli di HbA1c, il peso corporeo, il fabbisogno insulinico al termine della terapia MDI e dopo 1 anno di terapia con CSII. È stato inoltre confrontato il numero degli episodi ipoglicemici severi nell’ultimo anno di MDI e nel primo anno di CSII.
Risultati: il peso corporeo è risultato stabile (87,6±14,6 kg con MDI vs 88±15,4 kg con CSII), il fabbisogno insulinico si è significativamente ridotto con la CSII (89,4±35,4 unità/die vs 122,5±53,6 unità/die con MDI, p<0,005). Anche il compenso glicemico è significativamente migliorato con la CSII [HbA1c 67±11,8 mmol/mol (8,3±1,1%) vs 82,5±16,9 mmol/mol (9,7±1,5%); p<0,0005]. Con entrambi i tipi di trattamento insulinico non si è verificato nessun episodio ipoglicemico severo.
Conclusioni: l’utilizzo della CSII nel DMT2 è una possibile opzione in caso di scadente compenso glicemico nonostante terapia MDI in persone con insulinoresistenza, alto fabbisogno insulinico, obesità di I grado. La CSII utilizzata in tale contesto permette di migliorare il compenso glicemico rispetto alla terapia insulinica multi-iniettiva e di ridurre il fabbisogno insulinico senza incrementare il rischio di ipoglicemia e il peso.
MORTALITÀ E MORBILITÀ ASSOCIATE A SINDROME METABOLICA (SM) DOPO TRAPIANTO EPATICO (OLT): FOLLOW-UP A 5 ANNI
M.E. Lunati1, R. Caccia1, V. Grancini1, V. Resi1, A. Gaglio1, E. Palmieri1, G. Pugliese2, E. Orsi1
1Fondazione IRCCS Ca’ Granda, Ospedale Maggiore di Milano, Dipartimento di Scienze Cliniche, Università degli Studi di Milano, U.O. Endocrinologia; 2Dipartimento di Medicina Clinica e Molecolare, Università di Roma, La Sapienza, Facoltà di Medicina e Psicologia, Roma
Introduzione: la SM è una nota complicanza dei soggetti sottoposti a OLT e contribuisce a incrementare mortalità e morbilità, aumentando il rischio CV.
Scopo: valutare lo sviluppo di SM e l’impatto su mortalità e morbilità nei primi 5 anni dopo OLT.
Materiali e metodi: 84 pz (75% M, 53.9±9.3 aa) valutati pre e annualmente post-OLT per parametri glicometabolici, antropometrici e per presenza di complicanze maggiori (eventi CV, infezioni, rigetto e neoplasie de-novo).
Risultati: la prevalenza di SM è aumentata da 14/84 (16.6%) pre-OLT a 32/81 (39.5%) 12 mesi post-OLT. A 5 aa, SM è aumentata a 34/73 (46.6%). Dei pz SM a 1 aa, 9 hanno revertito SM a 5 aa, 18 sono invariati, 3 sono deceduti. Dei pz non-SM a 12 mesi, 14 hanno sviluppato SM de novo, 20 sono rimasti non-SM e 5 deceduti. La prevalenza di obesità, IPA e iper-Tgl è aumentata dal 1° al 5° aa (obesità: 14.8% vs 19.2%; IPA: 56.8% vs 68.5%; iper-Tgl: 25.9% vs 30.1%). Diversamente, prevalenza di DM e basse-HDL è ridotta (DM: 44.4% vs 34.2%, basse-HDL: 34.5% vs 27.4%). Dei DM a 1 aa, 8 (22.2%) hanno revertito DM, 4 sono deceduti. La regressione da DM è stata maggiore nei non-SM vs SM (17.1% vs 3%, p=0.05) correlando inversamente con la presenza di SM (r=-0.24, p=0.04). Dei non-DM a 1 aa, solo uno, con SM, ha sviluppato DM de novo. Età (p=0.04), BMI (p<0.001) e DM (p=0.03) a 1 aa sono risulte variabili indipendenti associate a sviluppo SM. I non-SM, rispetto agli SM, hanno mostrato una ridotta prevalenza di eventi CV (10.0% vs 16.2%, p=0.31), infezioni (40% vs 55.8%, p=0.09) e una maggiore prevalenza di rigetto d’organo (30% vs 27.2%, p=0.50) e neoplasie (16.6% vs 9.3%, p=0.30). Gli eventi CV correlano positivamente alla terapia con ciclosporina.
Conclusioni: sebbene la SM sia un evento precoce dopo OLT, la prevalenza tende ad aumentare progressivamente. L’intervento sullo stile di vita e l’individualizzazione della terapia immunosoppressiva contribuiscono a miglior outcome in tali pazienti.
CARATTERIZZAZIONE EZIOLOGICA DI UNA COORTE DI 425 SOGGETTI CON DIABETE MELLITO ALL’ESORDIO IN ETÀ PEDIATRICA (0-18 ANNI) NEL PERIODO 2012-2016
C. Bonura, F. Meschi, A. Rigamonti, G. Frontino, V. Favalli, E. Tirelli, R. Di Tonno, G. Barera, R. Bonfanti
U.O. Pediatria, IRCCS Ospedale San Raffaele, Milano
Introduzione: negli ultimi anni è emerso il concetto di diabete di precisione con cui si intende il nuovo approccio metodologico che permette di caratterizzare gli individui affetti da diabete attraverso criteri di diagnosi molto stringenti ed anche grazie all’implementazione delle nuove tecniche di genetica molecolare.
Scopo: caratterizzare una coorte di pazienti (<18 anni) con esordio di diabete mellito (DM) ed afferenti al centro di Diabetologia Pediatrica del San Raffaele (Milano) nel periodo 2012-2016. Indagare le cause genetiche di DMT1B (anticorpi negativi), attraverso la ricerca tramite Next Generation Sequencing (NGS) di un pannello di geni candidati.
Materiali e metodi: sono stati selezionati tutti i pazienti affetti da DM all’esordio ed afferenti alla Diabetologia Pediatrica del San Raffaele (periodo 2012-2016). Per ciascuno sono stati raccolti i dati che permettono la definizione eziologica del DM in età pediatrica (IAA, IA2, ZNT8, GADA, c-peptide, HbA1c, pH) e dati anamnestici. I pazienti sono quindi stati classificati come affetti da DMT1A (anticorpi positivi), DMT2, MODY, diabete neonatale (DN) e DMT1B. I pazienti con DMT1B sono stati invitati a sottoporsi all’analisi NGS per la ricerca di varianti a carico di geni già noti in relazione al diabete (ABCC8, AIRE, CEL, FOXP3, GATA4, GATA6, MNX1, PTF1A, SIRT1, SLC29A3, BLK, CISD2, EIF2AK3, GCK, GLIS3, HNF1A, HNF1B, HNF4A, IER3IP1, INS, INSR, ISL1, KCNJ11, KLF11, NEUROD1, NEUROG3, PAX4, PAX6, PDX1, RFX6, SLC19A2, SLC2A2, WFS1).
Risultati: nel periodo 2012-2016 sono state poste 425 diagnosi di diabete (<18 anni) presso nostro Centro di cui 339/425 (79%) DMT1A, 28/425 (6%) MODY, 7/425 (1.6%) DN, 16/425 (3.7%) DMT2, 32/425 (7,5%) DMT1B. Attualmente 18 dei 32 pazienti sono stati sottoposti ad analisi genetica NGS. Tali analisi genetiche hanno evidenziato varianti probabilmente patogenetiche a carico dei geni INS, GCK, WFS1 e varianti a significato clinico incerto a carico dei geni AIRE, KCNJ11, KLF11, RFX6, GLIS3 e BLK.
Conclusioni: il DMT1A rimane la forma più frequente di diabete in età pediatrica nella nostra coorte di paziente, tuttavia vi è una alta prevalenza di MODY e DMT1B. I pazienti con DMT1B meritano un approfondimento eziologico mediante le nuove tecniche di genetica molecolare al fine di definire nuove varianti fenotipiche di malattie monogeniche note, la loro prognosi e il corretto trattamento.
IGFBP2 ARRESTA LA CRESCITA DELLE CELLULE STAMINALI DEL COLON E FACILITA LA COMPARSA DELL’ENTEROPATIA DIABETICA
C. Loretelli1, F. D’Addio1, A. Maestroni1, V. Usuelli2, M. Ben Nasr1,2, S. Dellepiane2, E. Castillo Leon2, E. Viale3, D. Corradi4, G.V. Zuccotti1, P. Fiorina1,2
1Centro di Riferimento Internazionale per il T1D, Centro di Ricerca Pediatrica Fondazione Invernizzi, Università degli Studi di Milano, Milano; 2Boston Children’s Hospital, Nephrology Division, Harvard Medical School, Boston, USA; 3IRCCS Ospedale San Raffaele, U.O. Gastroenterologia ed Endoscopia Digestiva, Milano; 4Università degli Studi di Parma, Dip. di Medicina e Chirurgia, Parma
È stata recentemente dimostrata l’esistenza di un controllo ormonale delle Cellule Staminali del Colon (CoSC) in individui con diabete di tipo 1 (T1D) di lungo corso e disturbi intestinali (Enteropatia Diabetica, DE). L’asse IGFBP3/TMEM219 è disfunzionale nella DE, ma resta ancora da chiarire se sia l’unico fattore coinvolto. In questo lavoro, analisi di proteomica e test mirati rivelano che Insulin-like Growth Factor Binding Protein 2 (IGFBP2), che lega l’Insulin-like Growth Factor 1 (IGF-I) libero, è una delle proteine circolanti a bassa concentrazione che più aumentano nei pazienti con T1D di lungo corso. I livelli di IGFBP2 correlano con i sintomi intestinali di DE. Abbiamo quindi studiato l’effetto di IGFBP2 sulle CoSC in vitro utilizzando il test dei mini-gut ed osservato che l’aggiunta di IGFBP2 riduce notevolmente le proprietà auto-rigeneranti delle CoSC. Inoltre, dati di RNA-seq hanno rivelato un’alterazione del pattern metabolico cellulare nei mini-gut esposti ad IGFBP2 ed una diminuzione dei marcatori di staminalità (EPHB2, LGR5, ALDH). Evidenti erano anche la riduzione dei livelli di mRNA e proteine CoSC-specifiche (valutate mediante immunofluorescenza, western blot e FACS) e l’incapacità di generare mini-gut in vitro negli individui T1D rispetto a soggetti sani. Diversi recettori noti di IGFBP2 sono attualmente in studio come potenziali regolatori molecolari dell’omeostasi delle CoSC mediata da IGFBP2, nonché una serie di potenziali ligandi ancora ignoti, che saranno identificati mediante un approccio combinato di immunoprecipitazione/proteomica. Infine, dopo 8 anni di follow-up a seguito di trapianto di pancreas e rene, il raggiungimento della normoglicemia è accompagnato da una quasi normalizzazione dei livelli sierici di IGFBP2, con un significativo miglioramento nei sintomi di DE. Questi risultati dimostrano che IGFBP2 è una nuova enterostaminina che agisce come ormone regolante l’omeostasi delle CoSC e che è disfunzionale in pazienti con T1D e DE.
IMPATTO DELLA MINDFULNESS SU ASPETTI PSICOLOGICI NELLA PERSONA CON DIABETE TIPO 1
V. Turra, B. Agosti, S. Bonfadini, A. Cimino, A. Girelli, L. Rocca, E. Zarra, U. Valentini
U.O. Diabetologia, ASST Spedali Civili di Brescia
Introduzione: nel trattamento del diabete di tipo 1 lo stress e i fattori psicologici svolgono un ruolo importante nella gestione della malattia. Stress e depressione possono influenzare negativamente la gestione già complessa del diabete. Programmi di intervento basati su tecniche meditative e di consapevolezza quali la Mindfulness possono determinare un miglioramento di tali aspetti.
Scopo: studio osservazionale retrospettivo per la valutazione dell’impatto di un intervento strutturato di Mindfulness secondo MBSR (Mindfulness Based Stress Reduction) sui sintomi depressivi e sul livello di stress percepito nelle persone con diabete tipo 1.
Materiali e metodi: 25 persone con diabete tipo 1 in carico alla nostro divisione hanno partecipato ad un percorso strutturato secondo MBSR della durata complessiva di 2 mesi, condotto dalla psicoterapeuta della diabetologia. Al basale e al termine del percorso, abbiamo valutato questionario BDI, indicativo per depressione con un punteggio >10 e questionario PAID-5, indicativo per impatto stressante del diabete se valori >40.
Risultati: al basale il 64% dei pazienti presentava un punteggio al BDI indicativo per depressione. Al termine del percorso abbiamo osservato una riduzione del punteggio medio al BDI (p<0,001) con miglioramento del grado di intensità della sintomatologia depressiva e del numero di pazienti con sintomatologia depressiva. L’impatto stressante del diabete si è ridotto dal 64 al 48%.
Conclusioni: la nostra esperienza ha evidenziato come un intervento strutturato di Mindfulness (MBSR) possa migliorare l’intensità e la presenza dei sintomi di depressione, frequentemente presenti nella persona con diabete. Inoltre il percorso MBSR è risultato ridurre l’impatto stressante del diabete sulla persona, pur rimanendo una problematica di impatto e rilevanza clinica. Tale miglioramento potrebbe avere ripercussione positive sulla qualità di vita del paziente e sulla gestione attiva e consapevole della sua patologia diabetica.
RELAZIONE TRA LA VARIABILITÀ DELLA PRESSIONE ARTERIOSA ALLA VISITA AMBULATORIALE E COMPLICANZE MICRO- E MACRO-VASCOLARI DEL DIABETE DI TIPO 2
G. Radaelli1, F. Martucci1, S. Perra1, G. Manzoni1, A. Oltolini1, S. Accornero1, G. Castoldi2, G. Lattuada1, G. Grassi2, G. Mancia1,2, G. Perseghin1,2
1Medicina Metabolica, Dipartimento di Medicina Interna e Riabilitazione, Policlinico di Monza, Monza; 2Dipartimento di Medicina e Chirurgia, Università degli Studi di Milano Bicocca, Monza
Introduzione: recenti studi suggeriscono un’associazione tra la variabilità pressoria e un maggior rischio cardiovascolare. La variabilità della pressione arteriosa sistolica è associato a “stiffness” della parete arteriosa, disfunzione autonomica, disfunzione endoteliale e infiammazione, ma può anche dipendere dall’aderenza alla terapia.
Materiali e metodi: abbiamo analizzato la relazione tra le complicanze micro/macro-vascolari e il coefficiente di variazione della pressione arteriosa sistolica e diastolica in 818 pazienti che hanno eseguito almeno 4 visite diabetologiche tra il 2013-15. Abbiamo segregato i pazienti in terzili del coefficiente di variazione della pressione arteriosa sistolica (cut-off: 7.7% e 11.8%) e diastolica (cut-off: 8.2% e 12.9%).
Risultati: i pazienti con maggior variabilità sistolica sono risultati più anziani (p<0.04), ma non hanno dimostrato differenze nella durata del diabete (p=0.90), nel controllo glicemico (HbA1c 7.47±2.76%, 7.49±1.90% e 7.57±2.36%; p=0.97), valori pressori sistolici (139±16, 139±16 e 139±15mmHg; p=0.87), diastolici (79±8, 78±9 e 77±9 mmHg; p=0.35) e FC (78±11,79 ±10 e 77±10; p=0.19), mentre l’GFR era ridotto nel terzile con maggiore variabilità (p<0.03). La RD e la microalbuminuria combinati in un end-point composito non hanno dimostrato differenze significative (50%, 44% e 56%; p=0.09). Al contrario, le complicanze macro-vascolari sono risultate prevalenti nei pazienti con maggiore variabilità sistolica (39%, 48%, 52%; p<0.01). La terapia con statina (p=0.16), ACE-inibitore (p=0.83), ARB (p=0.98) non era diversa, mentre l’uso di diuretici e calcio-antagonisti era più frequente (p<0.05) nei pazienti con maggiore variabilità. Abbiamo poi utilizzato la stima del rischio generate dallo UKPDS Risk Engine a 10 anni come variabile dipendente nel sottogruppo dei pazienti in prevenzione cardiovascolare primaria documentando un’associazione significativa con il rischio di malattia coronarica, malattia coronarica fatale, ictus cerebri e ictus cerebri fatale anche quando aggiustata per la terapia.
Conclusioni: il risultato della nostra analisi supporta l’ipotesi secondo la quale nei pazienti con DMT2 un labile controllo della pressione arteriosa è associato sia alla presenza di malattia cardiovascolare, sia al rischio di svilupparla nel prossimo futuro, mentre la relazione con le complicanze micro-vascolari sembra essere meno robusta.
POSTER
IPERGLICEMIA IN PRONTO SOCCORSO A LUINO: REVISIONE DI CASISTICA
E. Duratorre1, C. Malagola1, R. Tagliasacchi1, M. Zorzan1, P. Marnini2
1ASST Settelaghi – Ospedale di Luino, Varese; 2Specialista in Endocrinologia, Varese
Nel periodo dal 1/1/2015 al 30/4/2017 nel Pronto Soccorso dell’Ospedale di Luino (Varese), afferente alla ASST SETTELAGHI ci sono stati 47 accessi per iperglicemia, 28 femmine, 19 maschi, età media 67,8 anni (17/88). La glicemia media all’ingresso era 417 mg/dl; alla dimissione 197 mg/dl. Abbiamo rivisto, in modo anonimo, i dati clinici dei pazienti allo scopo di valutare l’impatto dell’iperglicemia in un P.S. di un Ospedale della Provincia di Varese. Tutti i pazienti sono stati trattati in acuto secondo il protocollo AMD-SID. 4 pazienti sono stati ricoverati in chetoacidosi; in un caso l’iperglicemia era legata a diabete mellito all’esordio. Clinicamente e con i dati di laboratorio abbiamo rilevato disidratazione nel 48,94% (23 pazienti), ulcere infette ai piedi nel 19% (9 pazienti), nel 10,6% (5 pazienti) si è registrata alterazione dello stato di coscienza. 34 pazienti erano seguiti solo dal MMG (72%). In 12 casi l’iperglicemia è stata conseguenza di ridotta o mancata assunzione di terapia (9 in terapia insulinica, 3 con microinfusore), negli altri 35 casi l’iperglicemia è stata la conseguenza di una terapia non più adeguata (22 casi), a primo riscontro di diabete o diabete recente in attesa di valutazione diabetologica (4 casi), a presenza di piede diabetico infetto (9 casi). Solo i pazienti in terapia con microinfusore (3) avevano avuto educazione terapeutica secondo gli standard AMD-SID (6,4%) e l’iperglicemia è stata determinata da: sposizionamento accidentale del cateterino sottocutaneo (1 caso), a difficoltà a gestire iperglicemia in presenza di infezione in piede diabetico (1 caso), a deliberato spegnimento del microinfusore (1 caso).
Sebbene i numeri siano esigui, si possono fare alcune considerazioni:
I problemi legati alla terapia del diabete si verificano maggiormente nei pazienti che non afferiscono all’ambulatorio specialistico (72% dei casi).
La gestione del diabete nelle realtà con una limitata attività ambulatoriale specialistica e senza adeguato supporto infermieristico dedicato, determina la pressoché assenza di attività di educazione terapeutica, con le conseguenze del caso.
La gestione delle emergenze diabetologiche viene affidata al PS e solo in 9 soggetti (19%) è stata richiesta consulenza diabetologica.
In PS arrivano pazienti non in grado di gestire autonomamente (entro certi limiti) l’iperglicemia e pazienti che non hanno possibilità di afferire in tempi brevi alla consulenza specialistica.
In alcuni casi il tempo tra la diagnosi di diabete e adeguato programma terapeutico è eccessivo e legato ai tempi di accesso specialistici troppo lunghi e in alcuni casi all’atteggiamento prudenziale del collega di MG, per cui occorre una reale gestione integrata.
La presenza di infezioni al piede impone la necessità di avere un ambulatorio dedicato che effettui valutazioni periodiche dello stato di salute dei piedi, sia come screening che come follow-up.
Conclusioni: è auspicabile un adeguamento organizzativo locale per migliorare l’assistenza diabetologica e per creare una rete in sinergia con i MMG e si auspica l’adozione di un PDTA aggiornato del DM in ospedale con particolare riferimento alla gestione dell’iperglicemia.
MODIFICA DEL PROFILO DI RISCHIO CARDIOVASCOLARE SECONDO UKPDS RISK ENGINE SCORE DOPO 6 MESI DI TERAPIA CON DULAGLUTIDE
S. Bonfadini, E. Zarra, A. Girelli, A. Cimino, B. Agosti, L. Rocca, U. Valentini
U.O. Diabetologia, ASST Spedali Civili di Brescia
Introduzione: la malattia cardiovascolare è la principale causa di mortalità e morbilità nella persona con diabete. È nota la correlazione fra controllo glicemico e macroangiopatia. La terapia con dulaglutide potrebbe impattare positivamente su alcuni dei fattori di rischio cardiovascolare modificabili, riducendo il profilo di rischio del paziente con diabete tipo 2.
Scopo: studio osservazione retrospettivo per la valutazione dell’impatto sul rischio cardiovascolare, valutato secondo UKPDS Risk Engine Score, di sei mesi di terapia con dulaglutide.
Materiali e metodi: 90 pazienti con diabete tipo 2 non adeguatamente controllato dalla terapia in corso, per i quali si è resa necessaria l’aggiunta alla abituale terapia di dulaglutide. Mediante lo score proposto dall’UPKDS Risk Engine Score, abbiamo calcolato al tempo 0 e 6 mesi il rischio a 10 anni per eventi cardiovascolari maggiori (MACE) quali CHD fatale e non fatale, stroke fatale e non fatale. I parametri dello score (sesso, età, anni di malattia, presenza di fibrillazione atriale, tabagismo, colesterolo totale, HDL, pressione arteriosa sistolica (PAS), glicemia basale e glicata) sono stati ricavati dalla cartella clinica informatizzata ambulatoriale.
Risultati: al follow-up si è osservata una riduzione significativa dei parametri antropometrici, oltre che della PAS, glicemia e glicata (p<0,01). Non si è registrata variazione significativa nei livelli di colesterolo totale e HDL. Alla valutazione del profilo di rischio cardiovascolare si è osservata una riduzione significativa dell’incidenza di CHD fatale e non (p<0,01); l’incidenza di stroke, fatale e non, non si è modificata in maniera significativa.
Conclusioni: i miglioramenti dell’assetto glicometabolico, osservati dopo soli 6 mesi di terapia con dulaglutide, hanno determinato una riduzione del rischio di CHD fatale e non. La terapia con dulaglutide potrebbe migliorare il rischio cardiovascolare delle persone con diabete tipo 2, in particolare di eventi cardiaci maggiori.
FREQUENZA DI IPOGLICEMIE NEL DIABETICO DI TIPO 1 IN TERAPIA INSULINICA MULTINIETTIVA IN RELAZIONE ALLE CARATTERISTICHE CLINICHE
R. Bellante, G. Lepore, A.R. Dodesini, A. Corsi, C. Scaranna, R. Trevisan
USC Malattie Endocrine – Diabetologia, ASST Papa Giovanni XXIII, Bergamo
Introduzione: l’ipoglicemia, il più frequente evento avverso della terapia insulinica, comporta non solo un notevole impatto sul rischio di morbilità, mortalità e aggravio della spesa sanitaria, ma anche peggiora la qualità di vita delle persone con diabete di tipo 1 (DM1) ostacolando il raggiungimento di un buon controllo glicemico.
Scopo: scopo di questo studio è stato quello di valutare la frequenza degli episodi di ipoglicemia (<70 mg/dl) nei pazienti affetti da DM1 in terapia insulinica multiniettiva e di valutarne le correlazioni con le varie caratteristiche cliniche.
Materiali e metodi: 50 soggetti adulti con DM1 in terapia insulinica multiniettiva (21 M, 29 F, età [media ± DS] 47.2±16.0 aa, durata del diabete 21.2±13.3 aa, BMI 24.5±5.3 kg/m2, A1c 59.7±10.0 mmol/mol, fabbisogno insulinico giornaliero 41.5±15.0 UI/die) e adeguato autocontrollo glicemico domiciliare (SBGM ≥3 controlli/die per almeno 3 mesi) sono stati selezionati tra i pazienti afferenti agli Ambulatori dell’Ospedale ASST-PG23 di Bergamo negli ultimi 3 mesi. L’ipoglicemia (IPO) è definita da un valore <70 mg/dl. I dati del SBGM sono stati analizzati mediante la piattaforma Diasend. I dati sono poi stati trasferiti in Excel e l’analisi condotta con il programma statistico StatPlus.
Risultati: il numero di SBGM era di 3.8±0.7. La glicemia media era di 164.9±30.4 mg/dl. il 28% dei pazienti ha presentato più di 15 IPO/mese, il 30% tra 10 e 15, il 22% tra 5 e 10 e solo il 20% meno di 5 IPO/mese. Il numero di IPO/mese era inversamente correlato alla glicemia media (R=0.64; p<0.01), all’A1c (R=-0.49; p<0.01) e positivamente correlato al coefficiente di variazione della glicemia (R=0.67; p<0.01). Non c’erano relazioni significative tra IPO/mese e sesso, durata di malattia, dose di insulina, complicanze del diabete.
Conclusioni: nonostante i nuovi analoghi dell’insulina e l’autocontrollo glicemico, i diabetici di tipo 1 presentano ancora una elevata frequenza di ipoglicemie. Le ipoglicemie sono risultate associate a valori più bassi di A1c e ad una più elevata variabilità glicemica.
DIABETE E FUNZIONI COGNITIVE
E. Mantovani1, E. Galante2, F. Biagi2, A. Balzanelli2
1Struttura semplice di diabetologia, Ospedale Carlo Poma, Mantova; 2Struttura semplice Neuropsicologia, Ospedale Carlo Poma, Mantova
Negli ultimi anni si sono moltiplicati gli studi per dimostrare la correlazione tra diabete e declino cognitivo (oltre che di ansia e depressione), senza apparante associazione tra controllo metabolico e terapia assunta. Mentre nei diabetici tipo 1 pare che il declino cognitivo sia legato a frequenti ipoglicemie (anche se questo è stato smentito dallo Stockholm diabetes interventions study), nei diabetici tipo 2 pare sia legato a fattori vascolari, alla funzione dei neuro-trasmettitori, a scarso apporto nutritivo al cervello, a insulino-resistenza. Il declino cognitivo è in correlazione alla memoria verbale, alla velocità di elaborazione delle informazioni, all’attenzione e alle funzioni esecutive.
Outcome primario: è stato quello di confermare i dati emergenti dalla letteratura.
Outcome secondario: è stato quello di indagare la prevalenza e la consapevolezza in merito ad eventuali difficoltà cognitive in un campione casuale di pazienti diabetici afferenti presso la nostra diabetologia. Abbiamo quindi sottoposto 25 pazienti diabetici tipo 2 e 5 pazienti diabetici tipo 1 di età superiore a 50 anni e inferiore a 70, con almeno cinque anni di malattia senza precedenti eventi ischemici cerebrali, a valutazione cognitiva breve. La valutazione cognitiva è consistita nella somministrazione dei seguenti test: MMSE, MoCA, TMT, Stroop, FAB. Il 50% dei pazienti sottoposti a indagine neuropsicologica ha manifestato una caduta in una o più prove volte ad indagare le funzioni attentive ed esecutive. La correlazione tra età, sesso, pressione arteriosa, bmi, durata della malattia e terapia non sono risultati particolarmente significativi. Ovviamente i pazienti diabetici tipo 1 erano in terapia insulinica basal-bolus o in terapia con microinfusore. Mentre i tipi 2 erano in terapia con metformina, insulina, incretine, inibitori selettivi del cotrasportatore sglt-2.
Il questionario di autovalutazione delle difficoltà cognitive non evidenziava una chiara correlazione di consapevolezza delle suddette difficoltà. Questi dati potrebbero stimolare la riflessione sull’opportunità di iniziare tutti i soggetti a rischio ad una valutazione neuropsicologica, al fine di favorire maggiore attenzione e/o supervisione all’assunzione di farmaci, adesione alla dieta, attento automonitoraggio delle glicemie capillari…
Il campione di pazienti esaminati è abbastanza esiguo ma potrebbe essere ampliato per studi futuri.
Bibliografia: Cognitive decline and dementia in diabetes. (Cukierman, diabetologia 2005); Assessment of the cognitive status in diabetes mellitus (Shuba N. Karan, journal of clinical and diagnostic research 2012); The global and the societal implication of the diabetes epidemic (Zimmet P. Alberti KG, Nature 2001); Relationship between hyperglycemia and cognitive function in older NIDDM patients (Reaven G, Thompson Diabetes care 1990); Insulin action in the brain and the pathogenesis of Alzheimer’s disease (Kahn RC, Suzuki Research and prospective in Alzheimer’s disease, 2010); Metformina a lungo termine non ha alcun impatto cognitivo (Diabetes care 2017).
TARGET PRESSORI IN UNA REALTÀ DI MEDICINA GENERALE: LA CO-PRESENZA DI DIABETE MELLITO TIPO 2 E IPERTENSIONE ARTERIOSA
M. Moscheni1, F. Airoldi1, S. Testolin1, C. Favero2, M. Passamonti3, E. Testolin3, D. Mauro3, S. Puricelli3, C. Torri3
1Medico frequentante il Corso di Formazione Specifica in Medicina Generale – Polo di Busto Arsizio; 2EPIGET Lab, Dipartimento di scienze cliniche e di comunità, Università degli Studi di Milano; 3Medico Generale, Medicina di Gruppo Fagnano Olona – Società Italiana di Medicina Generale (SIMG)
Introduzione: il diabete mellito tipo 2 (DM) richiede strategie atte a ridurre il rischio cardiovascolare, tra cui il controllo della pressione arteriosa (PA).
Scopo: studio osservazionale retrospettivo per comparare la gestione dell’ipertensione arteriosa (HTA) nel DM vs l’HTA senza DM (noDM).
Materiali e metodi: i dati sono estratti dal database della Medicina di Gruppo (MdG) (N. assistiti 7697). È stato valutato se esiste una differenza tra le medie della PA sistolica (PAS) e diastolica (PAD) nel gruppo DM vs noDM con test t di Student e in termini di numero di pazienti a target (PAS<140mmHg e PAD<90mmHg) con un modello di regressione logistica. Per i DM sono stati applicati dei modelli di regressione lineare per verificare l’associazione tra il numero di rilevazioni/anno (R/Y) e PA. Il modello di regressione logistica è stato utilizzato per valutare la stessa associazione ma con il numero di soggetti a target.
Risultati: gli HTA considerati sono 1425 (18,5%) (M/F 661/764; età media±DS 69,0±12,4), di cui 306 (21,5%) con DM. La media della PAS è 137,9±8,5mmHg nei DM e 135,8±9,3 nei noDM (p<0,001). La media della PAD è 81,2±5,5mmHg nei DM e 82,6±5,7 nei noDM (p<0,001). I DM a target sono il 57,8% e 64,1% i noDM. I DM rispetto ai noDM hanno un rischio aumentato del 30% di non essere a target (OR 1,30 CI95% 1,01;1,68 p=0,046). Nei DM l’aumento unitario di R/Y diminuisce la PAD di β=0,62mmHg (CI95% -0.90;-0,34 p<0,001), riducendo il rischio di non essere a target PAD del 41% (OR 0,59 CI95% 0,35/1,00 p=0,049). Per la PAS i valori non sono significativi.
Conclusioni: si evidenzia come nell’iperteso la presenza di DM aumenti il rischio di non essere a target rimarcando la necessità dell’impegno nel management della PA nel DM. I dati evidenziano come nel nostro setting di MdG la Clinical Inertia relativa al controllo della PA nel DM sia stata affrontata ottenendo, specie per la PAD, buoni risultati. La riduzione della PA all’aumentare di R/Y è di estrema rilevanza clinica.
ESPRESSIONE DI miR-30a-3p Nel Miocardio Di Ratti Diabetici: Effetti Dei Recettori AT1 e AT2
G. Castoldi1, C. di Gioia2, F. Roma1, R. Carletti2, A. Stella1, G. Zerbini3, G. Perseghin1,4
1Dipartimento di Medicina e Chirurgia, Università Milano-Bicocca, Monza; 2Istituto Anatomia Patologica, Università La Sapienza, Roma; 3Unità Complicanze del Diabete, Istituto Scientifico San Raffaele, Milano; 4Medicina Metabolica, Dipartimento di Medicina Interna e Riabilitazione, Policlinico di Monza, Monza
Introduzione: Compound 21 (C21), agonista selettivo dei recettori AT2, ha dimostrato di possedere effetti cardioprotettivi in modelli sperimentali di ipertensione arteriosa e questi potrebbero essere determinati dall’espressione di microRNA, piccole molecole di RNA non codificante, che svolgono un ruolo importante nel controllare l’espressione genica. Lo scopo di questo studio è stato quindi di valutare se la somministrazione di C21 avesse effetti sull’espressione di miR-30a-3p nel miocardio del modello animale di diabete di tipo 2 del ratto Zucker (ZDF).
Metodi: ratti ZDF (n=21) sono stati divisi in tre gruppi sperimentali: 8 ratti ZDF di controllo, 8 ratti ZDF ai quali è stato somministrato C21 (0.3 mg/kg/die, i.p.), e 5 ratti ZDF a cui è stato somministrato losartan (10 mg/kg/die, nell’acqua da bere) per un periodo della durata di 15 settimane (dalla 5a alla 20a settimana di età). Ratti Lean dello stesso ceppo sono stati utilizzati come ulteriore gruppo di controllo (n=8). La glicemia, il peso corporeo e la pressione arteriosa (tail-cuff) sono stati misurati ogni 4 settimane e al termine del protocollo sperimentale. A 20 settimane di età i ratti sono stati sacrificati ed è stato prelevato il cuore per l’analisi istomorfometrica e la valutazione dell’espressione di miR-30a-3p (realtime-PCR).
Risultati: i ratti ZDF presentavano un aumento significativo della glicemia (p<0.0001 vs controlli Lean) lasciata immodificata dal trattamento con C21 o losartan. Non sono state rilevate modificazioni significative della pressione arteriosa nei ratti ZDF rispetto ai ratti controllo e mentre la somministrazione di C21 non modificava la pressione arteriosa, come atteso il trattamento con losartan causava una significativa riduzione dei valori pressori rispetto agli altri gruppi (p<0.05). L’espressione di miR-30a-3p era aumentata nei ratti ZDF rispetto ai ratti controllo Lean (p<0.01) al basale e la somministrazione di C21 o losartan riduceva l’espressione di miR-30a-3p (p<0.01). La “Gene ontology analysis” ha evidenziato il coinvolgimento di miR-30a-3p nel signalling di PI3K-AKT.
Conclusioni: questi dati dimostrano che l’attivazione dei recettori AT2 o il blocco dei recettori AT1 modulano l’espressione di miR-30a-3p nei ratti ZDF, supportando l’ipotesi di un potenziale ruolo di miR-30a-3p nel rimodellamento miocardico nel diabete.
RELAZIONE TRA LA VARIABILITÀ DELLA HB GLICATA E LE COMPLICANZE MICRO- E MACRO-VASCOLARI DEL DIABETE DI TIPO 2
S. Perra1, M. Manzoni1, F. Martucci1, M.G. Radaelli1, A. Oltolini1, S. Accornero1, G. Castoldi2, G. Lattuada1, G. Perseghin1,2
1Medicina Metabolica, Dipartimento di Medicina Interna e Riabilitazione, Policlinico di Monza, Monza; 2Dipartimento di Medicina e Chirurgia, Università degli Studi di Milano Bicocca, Monza
Introduzione: è stato suggerito che la variabilità della Hb glicata sia associata con eventi avversi nei pazienti con diabete di tipo 2 con un ruolo patogenetico specifico relativo alla volubilità del grado di compenso glicemico. Per diversi autori la variabilità della Hb glicata potrebbe rappresentare un biomarker di stress ossidativo, di danno endoteliale e di infiammazione sistemica ma potrebbe anche rappresentare un marcatore di scarsa aderenza terapeutica.
Materiali e metodi: in questa analisi abbiamo misurato la prevalenza delle complicanze micro- e macro-vascolari in un gruppo di 793 pazienti diabetici di tipo 2 che hanno eseguito almeno quattro visite presso il nostro centro nel periodo 2013-15 e abbiamo verificato se esistesse una correlazione con il coefficiente di variazione della determinazione della HbA1c segregando la popolazione in terzili del coefficiente di variazione della HbA1c (cut-off: 5.48% e 10.7%).
Risultati: i pazienti con la più marcata variabilità della hbA1c sono risultati essere meno anziani (68±11, 69±10 e 65±11 anni; p<0.04), con una durata di malattia più breve (9±9, 10±9 e 8±8 anni; p<0.02) ma non differenti in termini di parametri antropometrici (BMI: 30.4±6.11, 30.0±5.7 e 30.6±5.8 kg/m2; p=0.59); la pressione arteriosa, il profilo lipidico e le terapie relate non erano differenti tra terzili mentre lo schema terapeutico anti diabetico è risultato essere più complesso: i pazienti in terapia con insulina basale e basal-bolus erano infatti più frequenti nel terzile con variabilità maggiore della HbA1c (36%, 38% e 47%; p<0.02). La maggiore variabilità della HbA1c si associava inoltre con un peggiore controllo glicemico medio del periodo (6.99±1.13%, 7.25±0.93% e 8.34±3.73%; p<0.0001) e un ridotto GFR stimato (p<0.04). La retinopatia diabetica e la microalbuminuria definiti in un end-point composito sono risultati essere rappresentati in modo diverso nei terzili (44%, 49% and 56%; p<0.03) così come la malattia cardiovascolare (41%, 54%, 44%; p<0.04). Abbiamo cercato anche di stabilire il rischio futuro di complicanze macro-vascolari nel sottogruppo dei pazienti in prevenzione cardiovascolare primaria usando lo UKPDS Risk Engine a 10 anni: il terzile con maggiore variabilità della HbA1c ha dimostrato un rischio di malattia coronarica fatale e non fatale e di ictus cerebri fatale e non fatale più elevato (p<0.05) anche quando aggiustato per le terapie in atto ma non quando aggiustato per il valore assoluto medio del periodo della HbA1c.
Conclusioni: i risultati di questa analisi suggeriscono che nei pazienti con diabete di tipo 2 la mancanza di uno stabile controllo glicemico nel tempo si associa ad un rischio di complicanze micro- e macro-vascolari aumentato anche se il valore assoluto della HbA1c sembra rimanere un predittore di malattia e rischio cardiovascolare superiore.
EFFICACIA DI UN PERCORSO DI PROGRAMMAZIONE DI GRAVIDANZA IN DONNE CON DIABETE PRE-GESTAZIONALE
B. Pintaudi, E. Cimino, E. Mion, D. Corica, G. Oggioni, L. Di Piazza, O. Disoteo, G. Pizzi, F. Bertuzzi, M. Bonomo
SSD Diabetologia ASST Grande Ospedale Metropolitano Niguarda
Introduzione: le gravidanze complicate da diabete pre-gestazionale (pGDM) presentano tuttora un rischio aumentato di outcomes ostetrici e perinatali avversi. Questi risultati negativi potrebbero essere prevenuti con un percorso strutturato di programmazione della gravidanza.
Scopo: confrontare gli esiti di gravidanze con pGDM precedute da un percorso di programmazione rispetto a quelli di gravidanze non programmate.
Metodi: sono stati confrontati retrospettivamente i risultati delle gravidanze di donne con pGDM (tipo 1 e tipo 2), programmate e non, seguite presso il Centro Interdisciplinare Diabete e Gravidanza dell’Ospedale Niguarda nel periodo 2010-2015. Sono state raccolte informazioni sul compenso glicemico materno e su una serie di esiti perinatali: peso alla nascita, crescita fetale per età gestazionale, malformazioni, ipoglicemia, ittero, ricovero in terapia intensiva neonatale.
Risultati: complessivamente sono state seguite 172 pazienti con pGDM (età 33.6±5.2 anni; durata di malattia 12.9±8.8 anni; 19.2% DM2). Di queste il 59.5% avevano seguito un percorso di programmazione. Le donne con gravidanza programmata avevano livelli più bassi di emoglobina glicata al concepimento (6.9% vs 7.7%, p<0.0001) e BMI pre-gestazionale (23.1 vs 25.1, p=0.04) rispetto alle donne senza programmazione. L’analisi degli outcomes ha evidenziato una tendenza favorevole per le gravidanze programmate per quanto riguarda il numero di aborti (7.0% vs 14.8%), macrosomia (11.1% vs 16.2%), LGA (62.8% vs 86%) e tasso di taglio cesareo (51.7% vs 87.8%). Non si é tuttavia evidenziata alcuna differenza statisticamente significativa tra i due gruppi per i singoli esiti considerati né per un outcome composito avverso (p=0.34).
Conclusioni: un percorso strutturato di programmazione di gravidanza consente di ottenere un buon compenso glicemico al concepimento e la tendenza, anche se non significativa per questione di numerosità, a migliori outcomes neonatali.
IPOTIROIDISMO IN GRAVIDANZA: SCREENING IN PAZIENTI AFFETTE DA DIABETE GESTAZIONALE
V. De Mori, G. Meregalli, A. Balini, D. Berzi, E. Cipponeri, F. Forloni, I. Risi, A.C. Bossi
ASST Bergamo Ovest, Treviglio (BG), UOC Malattie Endocrine, Centro di riferimento Regionale per il Diabete
Introduzione: il position statement della Società Italiana di Diabetologia relativo all’appropriatezza degli esami di laboratorio del 2016 evidenzia l’utilità di dosare il TSH (Thyroid-Stimulating-Hormone) in donne con diabete gestazionale (GDM) per identificare la presenza di un possibile ipotiroidismo clinico e subclinico, e consentire una precoce terapia sostitutiva con benefici sugli outcome (esiti) ostetrici, materni e fetali.
Scopo: valutare la frequenza di esecuzione di screening del TSH in gravidanze complicate da GDM; valutare i livelli di TSH secondo i valori normativi per trimestre di gravidanza (American Thyroid Association – American Endocrine Society).
Materiali e metodi: sono state analizzate le cartelle cliniche di tutte donne con GDM, seguite presso l’Ambulatorio di Diabete e Gravidanza dell’ASST Bergamo Ovest dal 1 gennaio 2014 al 30 maggio 2017. Sono stati raccolti i dati anamnestici, antropometrici ed ematochimici.
Risultati: delle 448 cartelle cliniche esaminate, in 257 (57.36%) era presente almeno un dosaggio del TSH eseguito in gravidanza. L’età media delle pazienti era 35.1±5.5 anni (media±DS), il peso pregravidico 69.9±15.7 Kg, BMI 26.7±6 Kg/m2. Il valore di TSH medio era 2.1±1.5 mUI/ml. Presentavano una patologia tiroidea 45 gravide (17.5%), di cui pregravidica 19 pazienti (42.2%) e diagnosticata in gravidanza per le restanti 26 (57,8%). Nel primo trimestre solamente 12 pazienti (4,6%) hanno effettuato il dosaggio del TSH, di cui il 3% presentava un valore superiore al target consigliato per epoca gestazionale (<2.5), nel secondo trimestre il 16% aveva il TSH>3 e nell’ultimo trimestre il 23,3% aveva valori di TSH maggiori al range di riferimento per l’epoca gestazionale suggerito dalle Linee Guida.
Conclusioni: lo studio ha evidenziato una maggiore necessità di effettuare il dosaggio del TSH in gravidanza. In particolare è opportuno intensificare lo screening nel primo trimestre per poter intervenire tempestivamente con l’adeguata terapia.
VALUTAZIONE DELLO STATUS DELLA 25-OHD IN DONNE CON DIABETE DI TIPO 1 IN GRAVIDANZA
S. Galliani1, E. Ciriello2, S. Cassibba1, N. Strobelt2, L. Frigerio2, R. Trevisan1, A.R. Dodesini1
1U.S.C. Malattie endocrine – Diabetologia; 2Ginecologia e Ostetricia, ASST Papa Giovanni XXIII, Bergamo
Introduzione: la vitamina D (Vit D) modula omeostasi fosfocalcica e sviluppo osseo ma ha anche effetti extrascheletrici e metabolici. L’ipovitaminosi D (<30 ng/ml), frequente in gravidanza, può determinare rischi per madre e feto. Non ci sono ancora evidenze univoche per posologia di Vit D da supplementare, durata e target da raggiungere in gravidanza.
Scopo: valutare in donne con diabete di tipo 1 i livelli di 25-OHD a inizio e durante la gravidanza con supplementazione di 25-OHD (colecalciferolo 2.000 U/die) e la correlazione tra livelli vitaminici e BMI materno.
Materiali e metodi: in 30 diabetiche tipo 1 gravide seguite nell’ambulatorio congiunto diabetologia-ostetricia del Papa Giovanni XXIII di Bergamo dal 2014 al 2016 sono stati dosati i livelli di 25-OHD a inizio gravidanza e ogni 4 settimane dopo supplementazione con Vit D fino a termine gravidanza.
Risultati: nella quasi totalità delle pazienti i valori di 25-OHD a inizio gravidanza sono risultati insufficienti. Dopo supplementazione di 25-OHD, una minima percentuale (10%) ha raggiunto valori adeguati al termine della gravidanza, più della metà (46.6%) è risultata insufficiente e le restanti pazienti hanno mantenuto valori bassi. I livelli di Vit D a inizio gravidanza sono risultati più alti nelle donne normopeso rispetto a quelle sovrappeso e questo andamento si è mantenuto anche dopo supplementazione (incremento più significativo dei livelli di Vit D in donne normopeso rispetto a quelle in sovrappeso).
Conclusioni: i risultati ottenuti sembrano suggerire che nella gravidanza di donne con diabete di tipo 1 livelli target di Vit D >20 ng/ml siano più “realistici” e che la posologia di colecalciferolo debba essere titolata progressivamente durante la gravidanza soprattutto nelle donne con BMI pregravidico elevato.
DIABETE GESTAZIONALE NELLA POPOLAZIONE MULTI-ETNICA
E. Carrai, V. Magri, S. Di Lembo, P. Ruggeri
Centro Diabetologico Azienda Istituti Ospitalieri di Cremona
Premessa: negli ultimi anni il flusso migratorio verso l’Italia è aumentato portando nella nostra società popolazioni di culture e religioni diverse che si trovano temporaneamente o stabilmente a vivere nel nostro Paese.
Le aree geografiche da cui proviene principalmente la popolazione immigrata sono attualmente l’Est Europa, il Sud Est Asiatico e l’Africa. Alcune di queste popolazioni appartengono a gruppi etnici riconosciuti ad alto rischio per lo sviluppo di diabete.
Scopo: valutare gli esiti materno fetali di una popolazione straniera affetta da diabete gestazionale seguita presso il Centro Diabetologico.
Metodi e pazienti: sono state valutate n. 68 gravide con diagnosi di diabete gestazionale, afferenti al centro da gennaio 2013 a dicembre 2015, provenienti da paesi stranieri. Ogni gravida veniva seguita dal team multidisciplinare composto da medico diabetologo, medico ginecologo, dietista ed infermiere secondo un percorso condiviso che, oltre ai controlli clinici, prevedeva incontri educazionali individuali sia per la terapia medico nutrizionale che per l’automonitoraggio glicemico e gestione della terapia. Di queste 5 gravide (3,4%) avevano eseguito la curva tra la 16-18 W mentre le restanti tra la 24-28 W. Del nostro campione le donne erano così suddivise tra le varie etnie: 40% India, 35% Africa, 25% Europa dell’Est.
Risultati:
a) parametri materni:
dall’analisi dei dati si è riscontrato che il campione presentava un’età media di 32,3 anni con un BMI pregravidico di Kg/m² 26,5 ±5.
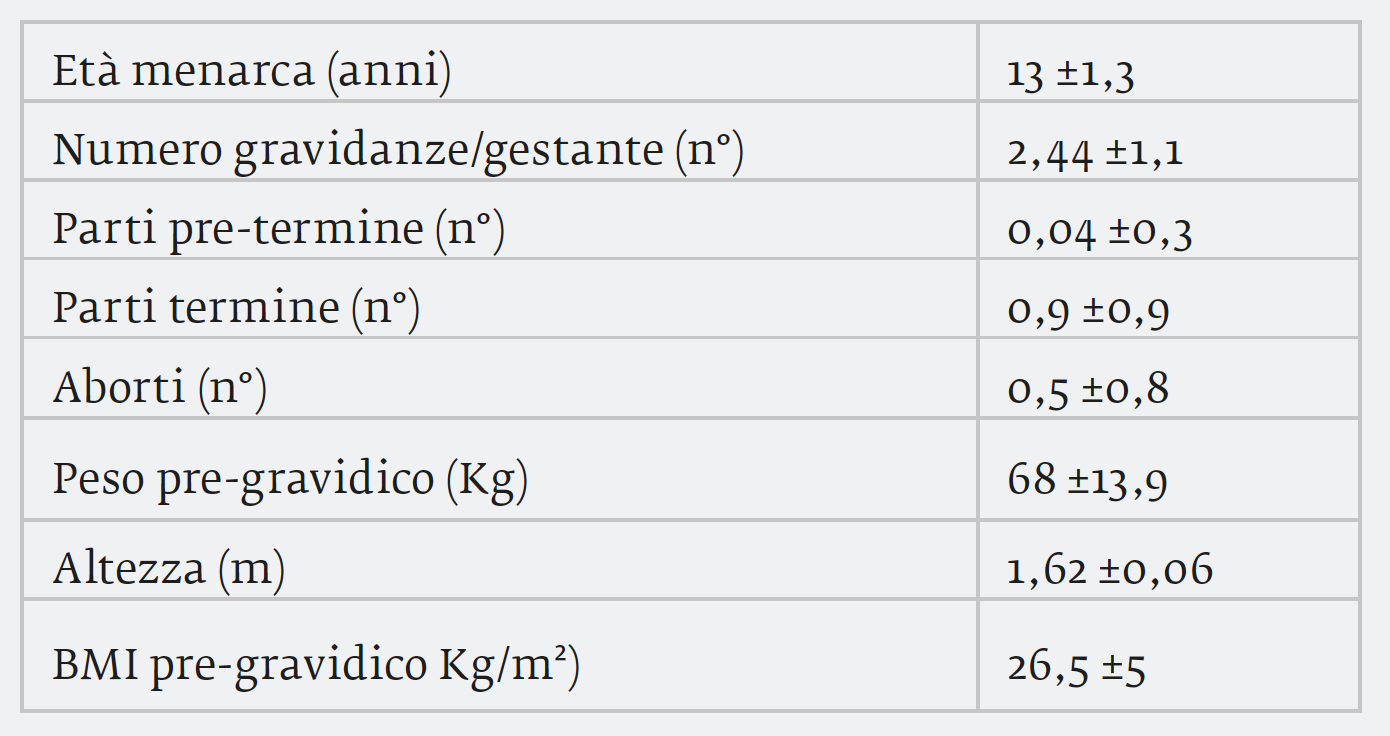
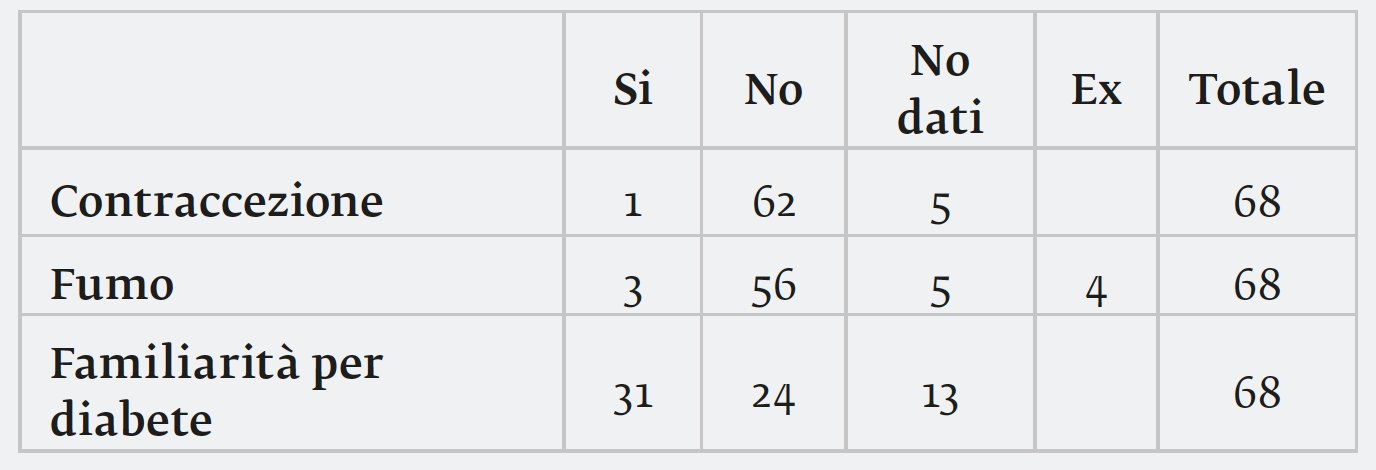

Sono state trattate con solo dieta 56 gestanti (82,3%) e 12 (17,7%) con terapia insulinica. Sono stati rilevati valori medi di emoglobina glicata (HbA1c) di 5,59% ±0,9. Non si sono verificati drop-out ai controlli dopo il primo accesso.Il 14,6% (n. 22 gravide) avevano pregresso diabete gestazionale. Non nota macrosomia fetale nelle pregresse gravidanze. Il 45,6% dei casi presentava familiarità per diabete mellito, il 35,3% non presentava familiarità mentre per il 19% il dato non è noto.
b) parto:
si sono osservati 66,2% parti spontanei; 22% tagli cesarei; 4,4% parti con ventosa, 4,4% aborti e 1,4% parti indotti.

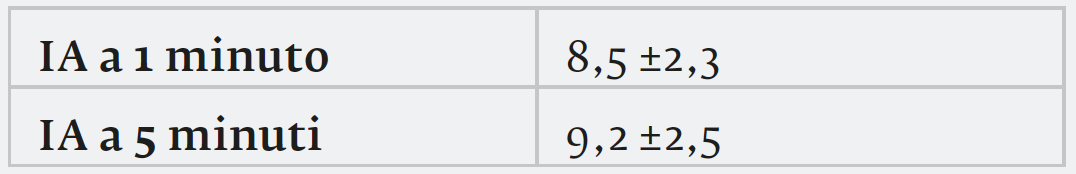
il parto è avvenuto in media alla 37,7 W. I neonati presentavano un peso medio di g 3195. L’1,36% di neonati erano macrosomici, dato inferiore a quello della popolazione generale (7,4%). I neonati presentano un evidente benessere in base al punteggio di Apgar a 1 e 5 minuti che è superiore a un punteggio di 8.c) parametri neonatali:
Conclusioni: il trattamento delle donne immigrate ha evidenziato alcune problematiche quali la comunicazione, l’accesso tardivo alle cure e le abitudini alimentari differenti che hanno richiesto continui interventi di educazione alimentare. L’intervento multidisciplinare, mirato anche a seguire le abitudini e lo stile di vita delle pazienti, migliora la capacità di gestione della gravida e l’aderenza al percorso di cura. L’inserimento delle gestanti in un percorso diagnostico terapeutico, condiviso da un team multidisciplinare, permette di ottenere esiti materno-fetali favorevoli alcuni dei quali sono simili (nascita prematura, ipoglicemia, distocia di spalla, ricovero in UTIN) e altri sono migliori (macrosomia, iperbilirulinemia) rispetto ai dati della letteratura. Considerando l’etnia di provenienza, fattore di rischio per GDM, sarebbe opportuna la diagnosi precoce del diabete gestazionale effettuando tempestivamente la curva da carico alla 16-18W di gestazione favorendo un accesso anticipato alle cure.Per le complicanze neonatali si sono evidenziati: nascita prematura (<37W) 5,44%, ricovero in UTIN 4,08%, distocia di spalla 2,72%, iperbilirubinemia 1,4%, macrosomia 1,4%, ipoglicemia 0,68%.
ADERENZA AD UNA CORRETTA ALIMENTAZIONE IN UNA POPOLAZIONE PEDIATRICA CON DIABETE DI TIPO 1
P. Guizzardi, A.R. Dodesini, G. Lepore, A. Corsi, C. Scaranna, R. Trevisan
USC Malattie Endocrine – Diabetologia, ASST Papa Giovanni XXIII, Bergamo
Introduzione: la terapia medica nutrizionale gioca un ruolo centrale nella terapia del diabete di tipo 1 (T1DM). Una corretta alimentazione in età pediatrica pone le basi per corrette abitudini alimentari nell’età adulta e consente di prevenire le comorbilità legate al T1DM.
Scopo: 1. Valutare se l’introito giornaliero in termini di macro- e micro- nutrienti in una coorte di bambini/adolescenti con T1DM era in accordo con le più recenti linee guida. 2. Individuare eventuali correlazioni tra apporto dietetico e grado di controllo metabolico.
Materiali e metodi: lo studio è stato condotto in una coorte di 51[24 M/27 F] bambini/adolescenti diabetici con T1DM. L’anamnesi alimentare è stata condotta mediante la compilazione di un diario alimentare e i dati raccolti analizzati mediante il software di analisi nutrizionale “Metadieta”. Oltre all’A1c sono stati registrati i dati clinico/antropometrici. La qualità della dieta è stata valutata in accordo con le raccomandazioni dei LARN (Livelli di assunzione di riferimento dei nutrienti per la popolazione Italiana).
Analisi statistica: trattandosi di una coorte pediatrica, la valutazione dello stato nutrizionale è stata effettuata utilizzando le curve di crescita. L’analisi dei dati è stata eseguita con il software “STATPLUS”.
Risultati e discussione: l’83.6% dei soggetti era normopeso, il 12.2% in sovrappeso, lo 0.2% sottopeso e l’A1c era di 66.6±11.8 mmol/mol. I dati nutrizionali hanno evidenziato, rispetto alle raccomandazioni, un intake superiore di grassi totali nel 72.5% della popolazione, di zuccheri semplici nel 64.7% e di proteine nell’88.24%. Sono invece risultati inferiori alle raccomandazioni gli intakes di LC-PUFA omega-3, di omega 6, di Vit D e di Calcio. L’A1c è risultata negativamente correlata al consumo di carboidrati disponibili (r=-0.35; p<0.05), di lipidi monoinsaturi (r=-0.29; p<0.05). La dose di insulina giornaliera (U/kg/die) è risultata significativamente associata all’introito di fibre insolubili (r=-0.29; p<0.05), di fibre solubili (r=-0.30; p<0.05) e la % di proteine (r =- 0.28; p<0.05).
Conclusioni: i nostri dati confermano la necessità di migliorare l’educazione a una corretta alimentazione alle famiglie con bambini o adolescenti con DMT1. In particolare va raccomandato un minore introito proteico, lipidico e di zuccheri semplici e un maggiore apporto di calcio e Vit D.
EFFICACIA DELLO STRUMENTO EDUCAZIONALE “CONVERSATION MAPS (C-MAPS)” NELLA MODIFICA DELLO STILE ALIMENTARE IN SOGGETTI AFFETTI DA DIABETE MELLITO TIPO 2 (DMT2)
A. Gaglio, L. Giarratana, E. Palmieri, V. Resi, M.E. Lunati, V. Grancini, E. Orsi
U.O. Endocrinologia e diabetologia, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano
Introduzione: la dieta mediterranea è, ad oggi, il primo approccio terapeutico per soggetti affetti da DMT2. Le C-Maps sono strumenti didattici interattivi sul diabete, dotati di un forte impatto visivo. La C-Maps “Dieta Equilibrata ed Attività Fisica” propone la gestione del diabete attraverso l’adozione di uno stile alimentare sano, basato sul consumo di fibra, quali verdura, frutta e legumi, e di omega-3, come il pesce.
Scopo: valutare un possibile cambiamento nello stile alimentare a seguito della partecipazione in gruppi di 5-8 persone all’incontro su diabete e alimentazione attraverso l’utilizzo delle C-Maps.
Materiali e metodi: sono stati reclutati 31 soggetti (13/18 F/M) di età media 68.2±7.7 aa affetti da DMT2 (il 75.3% in terapia con ipoglicemizzanti orali, il 16.1% in dieta) che hanno partecipato al corso. La durata media di malattia era di 9.7±8 aa. Ai soggetti è stata richiesta la compilazione del questionario INRAN sulle abitudini alimentari e lo stile di vita e di un diario alimentare al baseline, a 1 mese e a 6 mesi.
Risultati: dall’analisi dei dati preliminari, il follow-up a 6 mesi mostra un aumento del consumo di verdure (p=0.004) passando da 3-5 volte/settimana ad almeno 1 volta/die. Dai diari alimentari, si evidenzia parallelamente un incremento dell’intake di fibra (da 13.1±3.2 g/1000 kcal a 15.4±3.6 g/1000 kcal, p=0.09). Migliora anche il consumo di pesce, raggiungendo la frequenza di 1-2 volte/settimana vs <3 volte/mese, p=0.001.
Conclusioni: la partecipazione agli incontri su diabete e alimentazione attraverso l’uso delle C-Maps sembra essere efficacie, nel breve termine, nel migliorare l’aderenza dei soggetti affetti da DMT2 alla dieta mediterranea. In particolare, l’aumento dell’assunzione di fibra potrebbe determinare un miglior controllo glicometabolico nel lungo periodo.
EFFICACIA DEL CHO-COUNTING SUL COMPENSO GLICOMETABOLICO E CONFRONTO TRA LE DIVERSE METODICHE DI STIMA DEI RAPPORTI I/CHO IN SOGGETTI CON DIABETE MELLITO CORRELATO A FIBROSI CISTICA (CFRD)
V. Grancini, A. Gaglio, R. Radaelli, M.E. Lunati, V. Resi, E. Palmieri, E. Orsi
U.O. Endocrinologia, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico Milano
Introduzione: il DM è una complicanza della fibrosi cistica (FC, prev. 50% nei pz >30 aa) ed è dovuto a un deficit insulinico. Uno scompenso glicometabolico da errata gestione terapeutica porta a un peggior stato catabolico, già causato dal malassorbimento intestinale. La terapia d’elezione per il CFRD è l’insulina. Il cho-counting, tecnica efficace di gestione della terapia nei soggetti DM1, permette il conseguimento di un miglior controllo glicemico e una maggior libertà nella dieta.
Scopo: valutare l’efficacia del cho-counting in pz con CFRD sul compenso glicemico.
Materiali e metodi: 21 pz con CFRD, randomizzati in due gruppi: di intervento (gr. 1; 9 pz che eseguono il cho-counting), e di controllo (gr. 2; 12 pz seguiti secondo standard care ambulatoriale). Il compenso è stato valutato con la variazione di HbA1c e delle glicemie medie pre e postprandiali a 12 mesi. Nel gruppo 1, il rapporto I/CHO ricavato con la formula del 500 è stato confrontato con quelli ottenuti dai diari alimentari e glicemici.
Risultati: nel gr. 1 si è dimostrata una riduzione significativa di HbA1c rispetto al gr. 2 (7.4±0.9% → 6.6±0.3%, Δ -0.8% vs 7.4±1.5% → 7.5±1.4%, Δ +0.1%, p<0.05). Si nota inoltre un miglioramento, anche se non significativo, nel gr. 1 e un peggioramento (p<0.05 per SMBG postpranzo) nel gr. 2, delle glicemie medie pre e post prandiali. Nel gr. 1, Il rapporto I/CHO ottenuto tramite la regola del 500 era di 1/20. Sulla base dei diari alimentari, era 1/18 a colazione, 1/25 a pranzo e 1/25 cena.
Conclusioni: il cho-counting si è dimostrato efficace nel miglioramento del controllo glicometabolico nei soggetti con CFRD. L’utilizzo dei diari alimentari e glicemici permette di stimare il rapporto I/CHO differenziando il diverso fabbisogno insulinico nelle varie fasce della giornata. Ciò permette una più accurata personalizzazione della terapia rispetto all’utilizzo della regola del 500, che, in questi pz, tende a sovrastimare il fabbisogno di insulina rapida ai pasti.
CONTEGGIO DEI CARBOIDRATI APPLICATO AD UNA POPOLAZIONE OVER 65 ANNI
E. Carrai, V. Magri, S. Di Lembo, P. Ruggeri
Centro Diabetologico – ASST Cremona
Premessa: la prevalenza del diabete tipo 2 aumenta con l’età della popolazione e dell’aspettativa di vita. Aumenta di conseguenza anche la durata di malattia e sempre più anziani utilizzano la terapia insulinica multi iniettiva. Anche in questa età è necessario ottenere e mantenere un buon controllo metabolico per evitare le complicanze acute e croniche soprattutto negli “anziani forti”. Molti anziani sono attivi, autonomi e in buone condizioni fisiche e mentali e sono nella situazione ideale per rispondere al percorso di cura proposto dal team diabetologico. Il conteggio dei carboidrati potrebbe essere una valida alternativa di strategia alimentare, rispetto a schemi alimentari rigidi, applicabile anche ai pazienti tipo 2 in terapia multi iniettiva over 65.
Scopo: valutare l’efficacia del conteggio dei carboidrati su un campione di pz diabetici tipo 2, in terapia multi iniettiva, di età superiore ai 65 anni. Sono stati monitorati emoglobina glicata (HbA1c), BMI (body max index) e unità insulina giornaliere. I parametri sono stati valutati all’inizio del percorso, al termine e rispettivamente dopo 3, 6 mesi e dopo 1 anno di continuità della metodica appresa.
Metodi e pazienti: nel 2015 hanno intrapreso il percorso del conteggio dei carboidrati, 43 pz ambulatoriali con diabete tipo 2, in terapia con basal bolus. Erano 34 uomini e 9 donne, età media 69,2 anni (range 65±82), durata media di malattia 19,9 anni. Il campione presentava un BMI medio all’ingresso di 26,5 kg/m2e una HbA1c media di 8,2%. Tutti i pazienti avevano terminato il percorso del conteggio dei carboidrati e sono stati rivalutati con controlli ambulatoriali dopo 3 mesi, 6 mesi e un anno per la valutazione del compenso metabolico. In ogni colloquio venivano valutati anche i diari alimentari istruendo i pazienti anche sull’aspetto qualitativo di una corretta alimentazione.
Risultati: i risultati, dopo il termine del percorso, mostrano una riduzione statisticamente significativa dell’emoglobina glicata (8,2±1,2 vs 7,3±0,8, p<0,01). Tale differenza rimane significativa dopo 3 mesi dal termine (8,2±1,2 vs 7,2±0,6, p<0,01), dopo 6 mesi (8,2±1,2 vs 7,3±0,6, p<0,01) e anche dopo 1 anno (8,2±1,2 vs 7,4±0,7, p<0,01). Si è osservato un incremento del BMI dopo 1 anno dall’utilizzo del conteggio (26,5±3,4 vs 27,0±3,9, p<0,001) rimanendo sempre nel range del sovrappeso. È emersa infine una riduzione statisticamente significativa delle unità di insulina medie giornaliere utilizzate dopo l’acquisizione della tecnica (47,2±15,2 vs 44±14,7, p<0,01). Tale differenza rimane significativa anche dopo 3 mesi (47,2±15,2 vs 43,4±14,5, p<0,01), dopo 6 mesi (47,2±15,2 vs 43,0±14,6, p<0,01) e dopo 1 anno (47,2±15,2 vs 42,8±14, p<0,01).
Conclusioni: nei pazienti diabetici tipo 2, in terapia multiiniettiva, di età superiore ai 65 anni il conteggio dei carboidrati risulta essere efficacie nel miglioramento del compenso metabolico. I pazienti anziani tendono ad assumere alimenti più casalinghi, conducono una vita metodica con scarsa frequenza di pasti effettuati fuori casa. L’utilizzo del conteggio dei carboidrati favorisce una stabilizzazione del compenso metabolico anche a distanza di un anno. Una volta appresa la metodica del conteggio dei carboidrati, i pazienti acquisiscono una maggiore consapevolezza dell’impatto dei carboidrati sulle glicemie e, nello stesso tempo, una maggiore libertà nella scelta degli alimenti. L’età dei pazienti, se ben selezionati, valutando motivazione ed abilità tecniche, non è un ostacolo nell’acquisizione della metodica. Pertanto nei nostri percorsi di educazione alimentare è stato ormai pianificato e consolidato il percorso del CHO counting nei pazienti over 65.
L’UTILIZZO DI TECNOLOGIE IN DIABETOLOGIA: UN MODELLO ORGANIZZATIVO PER IL GOVERNO DELL’ATTIVITÀ SPECIALISTICA
E. Zarra, S. Bonfadini, B. Agosti, A. Cimino, A. Girelli, A. Magri, L. Rocca, U. Valentini
U.O. Diabetologia, ASST Spedali Civili di Brescia
La terapia con microinfusore, i sistemi di monitoraggio in continuo del glucosio e la loro integrazione sono opzioni terapeutiche sempre più diffuse. La loro efficacia terapeutica dipende da alcuni requisiti fondamentali: team specialistico (medico, infermiere, dietista, psicologo); selezione e formazione dei pazienti (iniziale e nel follow-up); verifica nel tempo dell’efficacia e sicurezza; organizzazione di percorsi assistenziali specifici; continua formazione degli operatori. La nostra UO Complessa di Diabetologia al 31/12/2016 seguiva 1227 pazienti affetti da DMT1: 276 in terapia con CSII (22.7% dei DMT1) di cui 72 con sistema integrato. Negli ultimi anni abbiamo registrato delle criticità e problematiche derivanti dalla necessità di far fronte ad un bisogno assistenziale complesso, in rapida evoluzione e sempre più oneroso per la struttura (tempo, spazi, risorse umane, formazione). Le conseguenze: aumento della lista dattesa; incremento del numero dei pazienti in carico; non omogeneità in termini di indicazioni all’utilizzo di nuove tecnologie; confusione organizzativa; mancanza di un percorso unico condiviso; esiti clinici non routinariamente rilevati; necessità di costante aggiornamento del personale specializzato; mancanza di indicatori di processo e di esito e di un sistema monitoraggio routinario. Obiettivo generale di questo progetto è stato il miglioramento del percorso assistenziale dedicato al paziente con indicazione e/o utilizzatore di tecnologie al fine di garantire l’ottimizzazione dell’uso delle risorse, il risultato clinico e la soddisfazione dell’utente. Risultati: è stata rivista una Procedura Operativa che descrive il complesso percorso educativo/organizzativo differenziato a seconda della tecnologia utilizzata e della fase in cui si trova il paziente. È stata rivista la cartella clinica informatizzata creando schede ad hoc, funzionali alla raccolta dati. Sono stati identificati indicatori di processo e di esito. Le strutture diabetologiche sono chiamate a gestire un’attività specialistica che richiede non solo competenze professionali adeguate dei diversi componenti del team ma anche assetti organizzativi adeguati in grado di rispondere alle esigenze cliniche e alle necessità di realizzare terapeutiche costo-efficaci.
UTILIZZO DEL FLASH GLUCOSE MONITORING IN ADOLESCENTI AFFETTI DA DIABETE MELLITO TIPO 1 NON COMPLIANTI AL MONITORAGGIO GLICEMICO CAPILLARE
E. Tirelli, G. Frontino, V. Favalli, C. Bonura, A. Rigamonti, F. Meschi, R. Bonfanti
Dipartimento Pediatria, Diabetes Research Institute, IRCCS Ospedale San Raffaele, Milano
Obiettivi: recenti studi che hanno coinvolto pazienti adulti affetti da diabete mellito di tipo 1 (T1DM) hanno evidenziato l’efficacia del Flash Glucose Monitoring (FGM). Tuttavia sono ancora mancanti dati relativi al suo utilizzo in bambini e adolescenti non complianti al regolare monitoraggio glicemico capillare. Il nostro obiettivo è stato quello di valutare se l’utilizzo del FGM permetta di migliorare il controllo glicemico in bambini e adolescenti in terapia insulinica multi iniettiva non complianti al regolare monitoraggio glicemico tramite glicemie capillari.
Metodi: abbiamo reclutato 13 pazienti affetti da T1DM (7 maschi e 6 femmine) con le seguenti caratteristiche: età media di 14 anni (SD 4.1 anni), durata media di malattia di 4,8 anni (SD 2.2 anni), sottoposti a terapia insulinica multi iniettiva. Abbiamo dosato Il valore di emoglobina glicata (HbA1c) al momento del posizionamento del FGM e registrato il valore medio di scansioni quotidiane del sensore a tre mesi di distanza. Durante la visita di posizionamento del sensore i pazienti sono stati educati riguardo la gestione del monitoraggio del glucosio interstiziale, all’interpretazione e all’utilizzo pro-attivo delle frecce di tendenza. È stato richiesto ai pazienti la misurazione di almeno un valore di glicemia capillare quotidiano come verifica dell’accuratezza del FGM. È stato utilizzato un T-test per dati appaiati per comparare i valori medi di HbA1c.
Risultati: il valore medio di HbA1c al momento del posizionamento del FGM e dopo 3 mesi di utilizzo è stato di 81 mmol/mol +/- 28 e 66 mmol/mol +/-19 rispettivamente. La riduzione nel valore di HbA1c è stata di 15 mmol/mol ed è risultata statisticamente significativa (p<0,0019).
Il numero medio di glicemie capillari nei tre mesi precedenti il posizionamento del sensore era di 1.7 +/-1.3. Il numero medio di scansioni quotidiane del sensore durante i tre mesi di osservazione è stato di 10,7 +/-6.6. Non si sono verificati episodi di ipoglicemia grave o cheto acidosi durante l’osservazione.
Conclusioni: l’utilizzo del FGM può migliorare il controllo glico-metabolico e può rappresentare uno strumento che migliori la motivazione ad una maggiore compliance terapeutica in bambini e adolescenti affetti da T1DM non complianti al monitoraggio glicemico capillare.
Bibliografia: Bolinder J, Antuna R, Geelhoed-Duijvestijn; Novel glucose-sensing technology and hypoglycaemia in type 1 diabetes: a multicentre, non masked, randomised controlled trial. Lancet 2016, Sept 9; Bailey T, Bode BW, Christiansen MP, Klaff LJ, Alva S. The performance and usability of a factory-calibrated flash glucose monitoring system. Diabetes Technol Ther 2015; 17; 787-794.
TELEVISITE NELLA GESTIONE DEL DIABETE MELLITO DI TIPO 1 (TELEDIABE)
B. Rivolta1, F. Bertuzzi2, I. Stefani1, B. Pintaudi2, E. Meneghini3, L. Luzi4,5, A. Mazzone2
1Dip. Medicina, Ospedale Legnano, Legnano; 2Unità di Diabetologia, Ospedale Niguarda, Milano; 3SS Diabetologia, Ospedale Bassini, Cinisello Balsamo, Milano; 4Centro Ricerca sul Metabolismo, Endocrinologia e Malattie Metaboliche, IRCCS Policlinico San Donato Milanese, Milano; 5Dipartimento di Scienze Biomedicali e della Salute, Università di Milano
Introduzione: la crescente incidenza del diabete e la necessità di ridurre i costi sanitari spingono a sviluppare nuovi modelli di cura.
Scopo: verificare l’efficacia sul controllo glicemico e la fattibilità dell’uso della telemedicina per la gestione dei pazienti affetti da diabete mellito (DM) di tipo 1.
Materiali e metodi: studio controllato randomizzato a bracci paralleli (1:1), aperto, condotto in 2 centri lombardi tra dicembre 2014 e gennaio 2017. I pazienti del gruppo A hanno effettuato visite ambulatoriali ogni 3-4 mesi; i pazienti del gruppo B visite via Skype, prenotabili via web. Hanno inoltre avuto accesso a corsi di formazione online e a consulenze nutrizionali e psicologiche. Obiettivo primario: valutazione del controllo glicemico mediante HbA1c dopo 1 anno follow-up. Obiettivi secondari: 1) valutazione di HbA1c a 4 e 8 mesi follow-up 2) valutazione della soddisfazione dei pazienti 3) analisi dei costi tramite stima del risparmio di tempo e denaro per paziente.
Risultati: 74 pazienti seguiti per 1 anno. Nessuna differenza statisticamente significativa tra i 2 gruppi in basale. Nessun cambiamento statisticamente significativo dei valori di HbA1c nei 2 gruppi dopo 1 anno di follow-up (59,4+10,6 vs 8,6+11,7 mmol/l p=0,56 gruppo A; 57,8+12,1 vs 56,5+10,1 +mmol/l p=0,45 gruppo B) e a 4e8 mesi. Stessa durata delle visite (30±4,1 minuti vs 31,3±3,1 gruppo B, p=0,01). I pazienti in telemedicina sono stati pienamente soddisfatti (96.6%), riferendo un miglioramento nell’autogestione (73.3%) ed un considerevole risparmio di tempo (217 min medi) e di costi (80 € da10 a 400€).
Conclusioni: TELEDIABE propone un nuovo sistema per la gestione di pazienti con DM 1 attraverso visite via Skype integrate con strumenti di tele- educazione. Garantisce uguale efficacia sul controllo glicemico rispetto alle cure standard, ma con un consistente risparmio di tempo e denaro per i pazienti, ed un alto tasso di soddisfazione. Permette inoltre molta flessibilità, garantendo follow-up personalizzati.
EFFICACIA DEL CALCOLATORE AUTOMATICO DI BOLO NEL DIABETE TIPO 1 IN TERAPIA MULTI-INIETTIVA
E. Carrai, V. Magri, S. Di Lembo, P. Ruggeri
Centro Diabetologico – ASST Cremona
Premessa: il paziente che utilizza il conteggio dei carboidrati deve sapere calcolare correttamente il bolo di insulina ad ogni pasto. Il calcolo del bolo può risultare complesso per le molteplici variabili che concorrono a determinarlo. Inoltre la motivazione ed attenzione, con il passare del tempo, possono ridursi comportando una minore accuratezza nella stima del bolo.
Scopo: valutare l’efficacia del calcolatore automatico di bolo su un campione di pz diabetici tipi 1 monitorando emoglobina glicata (HbA1c), BMI (body max index) unità insulina giornaliere, glicemie medie pre e post prandiali e frequenza delle ipoglicemie. I parametri sono stati valutati all’inizio dell’utilizzo del calcolatore e rispettivamente dopo 3, 6 mesi e dopo 1 anno dall’utilizzo.
Metodi e pazienti: nel 2015 sono stati addestrati all’utilizzo del calcolare automatico del bolo, 45 pz ambulatoriali con diabete tipo 1 in terapia con basal bolus. Erano 28 uomini e 17 donne, età media 32,5 anni (range 18±42), durata media di malattia 14,1 anni. Il campione presentava un BMI medio all’ingresso di 23,5 kg/m2 e una HbA1c media di 7,8%. Tutti i pazienti avevano terminato il percorso del conteggio dei carboidrati e sono stati rivalutati con controlli ambulatoriali dopo 3 mesi, 6 mesi e un anno per la valutazione del compenso metabolico. In ogni colloquio venivano valutati anche i diari alimentari verificando i rapporti i/cho e il fattore di sensibilità e il corretto utilizzo del calcolatore automatico di bolo.
Risultati: i risultati, dopo l’avvio dell’uso del calcolatore automatico, mostrano una riduzione statisticamente significativa dell’emoglobina glicata in tre mesi (7,8 ±0,8 vs 7,5±0,7, p<0,01).
Tale differenza rimane significativa dopo 6 mesi di utilizzo (7,8±0,8 vs 7,5±0,7, p<0,01), e anche dopo 1 anno (7,8±0,8 vs 7,3±0,7, p<0,01). Si è osservato un incremento del BMI dopo 1 anno di utilizzo del calcolatore (23,5±4,1 vs 23,8±4,2, p<0,05) pur rimanendo nel range del normopeso. È emersa una riduzione statisticamente significativa delle unità di insulina medie giornaliere utilizzate dopo tre mesi (43,8±19,5 vs 42,8±19,4, p<0,01). Tale differenza rimane significativa anche dopo 6 mesi (43,8±19,5 vs 43,0±19,5, p<0,05) e dopo 1 anno di utilizzo del calcolatore (43,8±19,2 vs 42,1±19,2,5, p<0,01). Si è riscontrata una riduzione statisticamente significativa degli episodi di ipoglicemia dopo tre mesi di utilizzo del calcolatore (13,1±18 vs 8,4±9,5, p<0,01). Tale differenza rimane significativa dopo 6 mesi di utilizzo (13,1±18 vs 6,4±8, p<0,01), e anche dopo 1 anno (13,1±18 vs 3,8±4,4, p<0,01).
Anche i valori glicemici medi pre e post prandiali sono migliorati in modo statisticamente significativo:
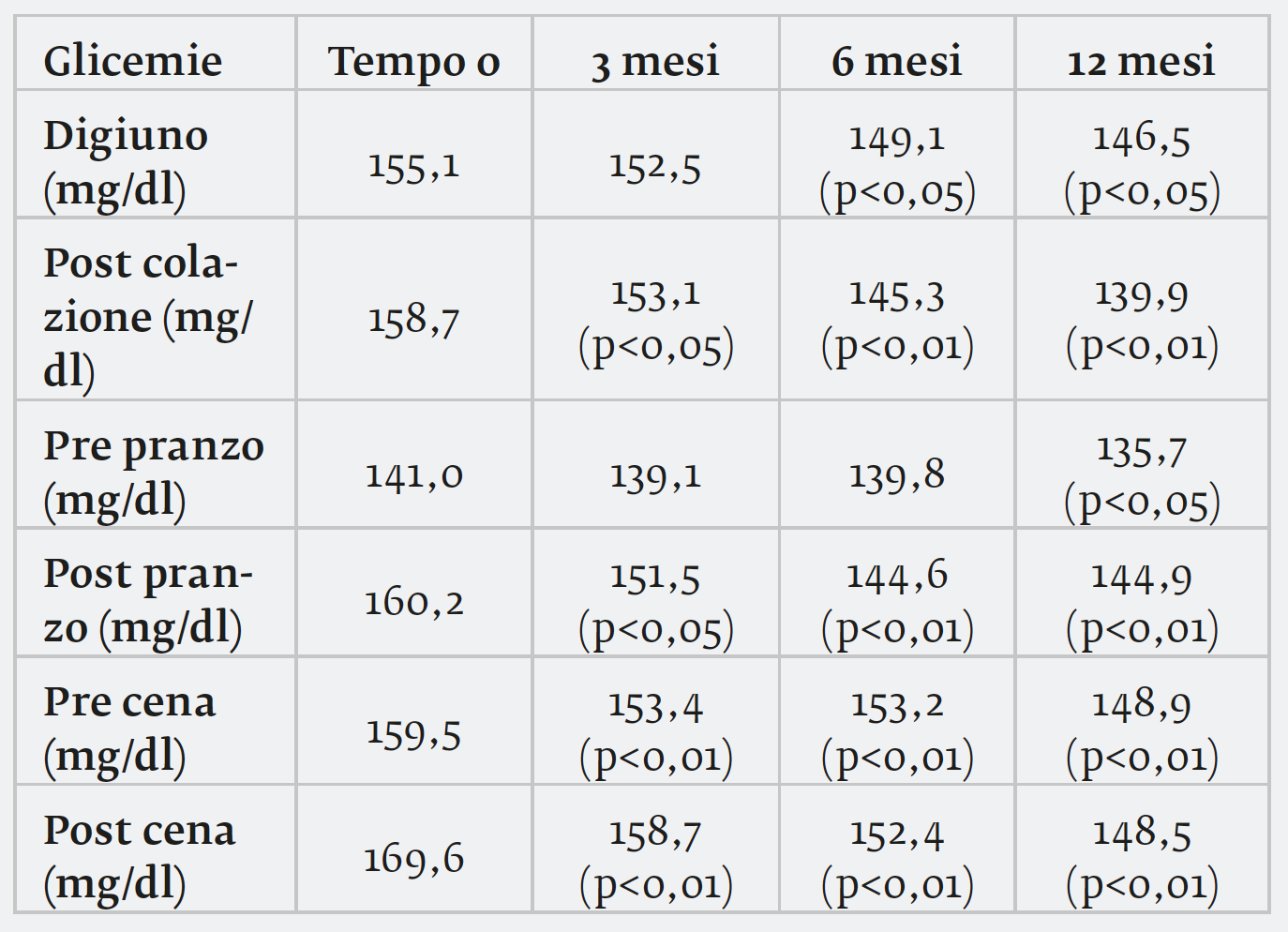
Conclusioni: nei pazienti diabetici di tipo 1, in terapia multi-iniettiva, il calcolatore di bolo risulta essere un valido strumento per migliorare l’efficacia della terapia insulinica. Il calcolatore limita le escursioni glicemiche post prandiali, migliora il controllo metabolico e riduce gli episodi di ipoglicemia e riduce il fabbisogno insulinico giornaliero. L’incremento del BMI si è registrato anche in precedenti analisi, di gruppi di pazienti che hanno seguito il percorso del conteggio dei cho, verosimilmente legato ad una maggiore libertà nella scelta degli alimenti. Lo strumento permette di aumentare la flessibilità delle scelte alimentari attraverso il supporto tecnologico. Utile risulta quindi l’associazione dell’educazione terapeutica strutturata (CHO counting) al calcolatore di bolo. I calcolatori automatici di bolo permettono una semplificazione ed una maggiore precisione del calcolo e favoriscono una maggiore aderenza al regime di trattamento insulinico.
CHO COUNTING ED EMPOWERMENT: UN BINOMIO INDIVISIBILE NEL PAZIENTE CON DIABETE MELLITO TIPO 1
E. Cipponeri, V. De Mori, C. Lamera, C. Blini, A. Balini, D. Berzi, F. Forloni, G. Meregalli, A.C. Bossi
ASST Bergamo Ovest, Treviglio (Bg), UOC Malattie Endocrine – Centro di riferimento regionale per il Diabete
Introduzione: l’autocontrollo glicemico e il management della terapia insulinica sono le leve sulle quali si incentra il raggiungimento dei target glicemici e, conseguentemente, la riduzione del rischio di complicanze legate al diabete di tipo 1. La programmazione di attività educazionali mirate può accrescere l’empowerment e migliorare la qualità di vita.
Scopo: valutazione dell’effetto di un programma educazionale dedicato alla conta dei carboidrati (CHO) e alla gestione di boli semplici o avanzati sulla qualità di vita e sulla capacità di empowerment in soggetti diabetici di tipo 1 in terapia con microinfusore di insulina.
Materiali e metodi: sono stati arruolati 10 pazienti (6 M, 4 F; età media 47,7±14,3 anni; durata media di malattia 15,1±4,4 anni). Alla visita iniziale sono stati somministrati i questionari per la valutazione della qualità di vita e del grado di soddisfazione verso il trattamento antidiabetico. Ciascun paziente ha compilato il diario glicemico ed alimentare dei 5 giorni precedenti la visita ed è stato poi effettuato un ciclo di incontri educazionali volti all’apprendimento ed al consolidamento della stima dei CHO e della gestione di pasti complessi mediante terapia con boli semplici o avanzati erogabili dal microinfusore di insulina.
Risultati: dai risultati preliminari è emerso che il 50% dei pazienti ha avuto un miglioramento nei livelli di soddisfazione del trattamento; il 25% ha mostrato un miglioramento nella sfera psico-affettiva e nella dimensione del sapere, nella qualità di vita, nonché maggiore capacità di prendere autonomamente decisioni terapeutiche.
Conclusioni: possiamo evincere che l’educazione del paziente alla conta dei CHO e alla corretta gestione della terapia con boli semplici o avanzati erogabili dal microinfusore di insulina (CSII) migliora la percezione del sapere e potenzia le capacità di empowerment.
LA PRESA IN CARICO DELLA PERSONA CON DIABETE TIPO 1: LA FORMAZIONE DEL PAZIENTE AL CENTRO DI UN MODELLO ASSISTENZIALE
S. Bonfadini, E. Zarra, B. Agosti, L. Rocca, A. Girelli, A. Cimino, E. Piccini, V. Turra, S. Vacchi, U. Valentini
U.O. Diabetologia, ASST Ospedali Civili di Brescia
Introduzione: la corretta gestione della presa in carico della persona con diabete tipo 1 rappresenta un punto cruciale del percorso di cura. Se ben strutturata, stabilisce le basi educative, formative e relazionali indispensabili per l’ottenimento di un adeguato e duraturo controllo glicemico, oltre che per il raggiungimento di un buon livello di engagement del paziente nella gestione della sua patologia.
Scopo: valutare l’applicazione per un anno del nostro modello organizzativo per la presa in carico della persona con diabete tipo 1.
Materiali e metodi: il nostro protocollo definisce in maniera standardizzata gli obiettivi e i contenuti dell’intero percorso formativo/educativo, oltre che i ruoli dei singoli componenti del team di cura. È stato utilizzato apposito modulo cartaceo per la registrazione del percorso svolto del paziente; tale griglia ha permesso la valutazione di precisi indicatori di processo, formativi e psicologici.
Risultati: dal 1/09/2015 al 1/09/2016 sono rientrate nel protocollo 40 pazienti con diabete tipo 1 (esordi di malattia, pazienti noti e provenienti da altri struttura o passaggi pediatria). L’88% ha effettuato tutte le visite previste; nel 94% è stata rispettata la tempistica fra una visita e l’altra e nel 98% degli incontri è stata garantita la continuità medica. I drop out sono stati il 6%. Il numero medio di accessi ambulatoriali è stato di 7,5 per una durata del percorso di 11.6 mesi. La maggior parte degli obiettivi formativi previsti sono stati raggiunti. Gli indicatori psicologici analizzati non sono risultati conformi all’atteso.
Conclusioni: il raggiungimento della maggior parte degli indicatori previsti rende la nostra procedura un valido strumento per una gestione omogenea della presa in carico della persona con diabete tipo 1. Il lavoro a piccoli gruppi sugli indicatori non raggiunti, ha permesso di apportare modifiche alla procedura, con il fine ultimo di migliorare il nostro percorso.
Effetti dell’attività fisica strutturata per 12 settimane su parametri antropometrici-metabolici e sul 6’WT
M.E. Malighetti1, F. Russo2, N. Scala2, I.L. Carpio2, S.M.G. Citi3, A. Larotonda3, R. Leone3, M. Sabino3, C.A. Rho3, A.P. Arati3, E. Scardigno3, D. De Felice3, E.R.M. Messa3, A. Montesano3, M. Rosa3, R. Clemente3, M. Santovito4, M. Ghitti5
Casa di Cura Ambrosiana, Cesano Boscone (MI); 1Specialista in Endocrinologia e Malattie del ricambio; 2Infermiere; 3Fisioterapista; 4Biologa nutrizionista; 5Statistico
Introduzione: nei pazienti diabetici l’esercizio contro resistenza combinato con attività aerobica ha dimostrato di migliorare il controllo glicemico. I diabetici devono essere incoraggiati a eseguire attività fisica secondo un programma definito: se continuativa e di grado elevato, è associata a una riduzione significativa della mortalità cardiovascolare e generale. È stata dimostrata l’efficacia a lungo termine del counseling sull’esercizio fisico, supportato dal trainer appositamente formato. Un esercizio regolare e di volume adeguato riduce i costi del trattamento, migliora la qualità di vita e riduce il fabbisogno insulinico.
Scopo: valutare efficacia su parametri metabolici, antropometrici, sul benessere psicofisico e sul 6’WT dopo 12 settimane di un programma di attività fisica strutturata.
Materiali e metodi: 50 soggetti hanno partecipato al programma, eseguendo attività in palestra e camminata in gruppi di 6-8, per 12 settimane, seguiti da fisioterapisti. Sono stati sottoposti a 6’WT, alla rilevazione di parametri metabolici ed antropometrici al T0 e al T3 ed alla somministrazione di questionario per valutazione della qualità della vita al termine del percorso.
Risultati: i pazienti hanno ottenuto un miglioramento significativo, seppur di lieve entità, di alcuni parametri antropometrici e dell’emoglobina glicata; hanno mostrato incremento significativo della distanza percorsa al 6’WT.
Conclusioni: i risultati osservati dimostrano che l’attività fisica strutturata determina un significativo miglioramento già dopo poche settimane di alcuni parametri antropometrici, seppur di lieve entità. La performance fisica è significativamente migliorata con riscontro positivo da parte dei pazienti sia in termini obiettivi come dimostrato dal 6’WT che soggettivi come evidenziato dalla lettura di un questionario sulla qualità della vita (DTSQ modificato).
IL COINVOLGIMENTO ATTIVO E L’ENGAGEMENT DEL PAZIENTE CRONICO NEL PROCESSO DI CURA
L. Molteni1, L. Brambilla1, M. Pozzi2, C. Magni1, A. Corrado1, C. Pozzi3, S. Barello3, G. Graffigna3
1Ospedale Sacra Famiglia, Fatebenefratelli, Erba (Co), Centro Ambulatoriale di Diabetologia ed Endocrinologia; 2Ospedale Sacra Famiglia, Fatebenefratelli, Erba (Co), Direttore UOC Medicina; 3Facoltà di Psicologia, Università Cattolica del Sacro Cuore, Milano
Introduzione: il coinvolgimento attivo dei pazienti cronici (Patient Engagement) è riconosciuto come un passo necessario per raggiungere una gestione ottimale dei servizi sanitari, migliorare la soddisfazione dei pazienti e ridurre i costi sanitari. Tuttavia, manca un monitoraggio sistematico del livello di engagement per un’adeguata pianificazione degli interventi atti a promuoverlo.
Scopo: misurare il livello di coinvolgimento attivo di pazienti cronici (in particolare diabetici) secondo il modello validato PHE-S, verificando le relazioni esistenti tra l’Engagement e variabili clinico/psicologiche.
Materiali e metodi: studio cross-sectional: a 370 pazienti cronici (133 diabetici) è stato somministrato un questionario semi-strutturato costituito da indicatori scientificamente validati.
Risultati: il 95%dei pazienti ritiene importante giocare un ruolo attivo nel percorso sanitario e, coerentemente, il campione mostra elevati livelli di Engagement (superiori alla media nazionale). La maggioranza del campione mostra buoni livelli di qualità di vita, che varia a seconda del livello di Engagement: se il 100% pazienti in blackout riporta una qualità di vita scadente, la percentuale si riduce al 22% nel caso di pazienti con alti livelli di Engagement. Si è riportata una scarsa frequenza di sintomi depressivi (8% totali, 11% diabetici); il benessere psicologico è correlato ai livelli di Engagement (sintomi depressivi nel 60% dei non engaged vs 2% engaged). Il 63% del campione si ritiene sostenuto dal curante nel giocare un ruolo attivo nel processo di cura, l’89% è soddisfatto della relazione con il proprio medico. I pazienti con bassi livelli di engagement riportano un’incidenza doppia di ricadute o ricoveri nell’ultimo anno rispetto a quelli coinvolti.
Conclusioni: il coinvolgimento attivo dei pazienti aumenta la qualità di vita e il benessere psicologico dei pazienti, migliora la loro salute e diminuisce i costi della loro gestione sanitaria.
VALUTAZIONE DELL’EMPOWERMENT DELLA PERSONA CON DIABETE TIPO 1 DOPO UN PERCORSO EDUCATIVO STRUTTURATO DI GRUPPO PER LA GESTIONE DELLA TERAPIA INSULINICA INTENSIVA E DELL’EMOTIVITÀ
V. Turra, B. Agosti, S. Bonfadini, A. Cimino, A. Girelli, E. Piccini, L. Rocca, E. Zarra, U. Valentini
U.O. Diabetologia, ASST Spedali Civili di Brescia
Introduzione: il diabete tipo 1 è una malattia complessa per la cui gestione è richiesta una partecipazione attiva e consapevole della persona nel suo processo di cura. La scarsa adesione può determinare il manifestarsi di complicanze mediche e psicologiche, peggiorare la qualità di vita e portare ad un dispendio delle risorse destinate all’assistenza. Per la persona con diabete è importante acquisire conoscenze e competenze specifiche e tecniche, oltre che strumenti per il riconoscimento e la gestione della componente emotiva legata alla patologia, con fine ultimo di aumentare il suo empowerment.
Scopo: valutare come un percorso educativo di gruppo strutturato per la gestione della terapia insulinica intensiva e dell’emotività ad essa correlata, possa modificare il livello di empowerment nella cura del diabete.
Materiali e metodi: il percorso prevede 5 incontri di 3 ore ciascuno con obiettivi e contenuti formativi ed emotivi strutturati; gestiti da psicologa, dietista e diabetologo del centro, gli incontri si sono svolti nella sala educativa della diabetologia con cadenza settimanale. In ingresso e uscita sono stati somministrati questionari di conoscenza, psicologici e misurato il grado di empowerment mediante scala DES.
Risultati: dal 01/01 al 1/6/2017 hanno partecipato 33 pazienti (16F/17M) suddivisi in due corsi. La partecipazione media è stata dell’82%. La maggior parte degli indicatori di processo e formativi stabiliti sono stati raggiunti; dall’analisi dei test pre e post abbiamo osservato un trend positivo di miglioramento al punteggio alla scala DES.
Conclusioni: il livello di partecipazione e i risultati osservati in questi primi 6 mesi hanno confermato l’importanza di offrire alla persona con diabete tipo 1 strumenti per la corretta gestione della terapia insulinica intensiva e dell’emotività, nell’ottica di un aumento dell’empowerment nel suo processo di cura.
AUTOMONITORAGGIO GLICEMICO PUNTO CHIAVE DI UN CHRONIC CARE MODEL PER IL DIABETE DI TIPO 2 NON INSULINO TRATTATO: IL MODELLO SINERGIA
I. Ciullo1, M.C. Rossi2, M. Scardapane2, A. Giancaterini1, L. Pessina1, S. Maino1, R. Gaiofatto1, A. Nicolucci2, N. Musacchio1, per Self-Care Study Group
1UOS Integrazione Cure Primarie e Specialistiche, Azienda Ospedaliera ICP, Milano; 2CORESEARCH- Center for Outcomes Research and Clinical Epidemiology, Pescara
Il “chronic care model centrato sulla persona” rappresenta per il Piano Nazionale Diabete/Cronicità un riferimento per cure di qualità. Il modello SINERGIA per la gestione del diabete di tipo 2 si basa su un processo di autonomizzazione del paziente che, ricevendo una adeguata educazione terapeutica, è attivamente coinvolto nel processo di cura. In SINERGIA l’automonitoraggio domiciliare della glicemia (SMBG) rappresenta il cuore dell’educazione del paziente che impara a riconoscere le emergenze, ha chiari gli obiettivi da raggiungere, diventa in grado di gestire con consapevolezza la propria malattia.
Lo studio sperimentale Self-Care, disegnato allo scopo di confrontare il modello di cura cronica SINERGIA con la usual care, è stato condotto per 12 mesi con una fase osservazionale post-trial di 12 mesi. I pazienti avevano un’età media di 61.8±8.8 anni, una durata di diabete di 5.8±6.3 anni, erano al primo accesso al servizio di diabetologia, con HbA1c tra 7 e 9%, non trattati con insulina e non effettuavano il SMBG. Complessivamente, 21 centri hanno randomizzato 121 pazienti appartenenti al gruppo SINERGIA e 120 al gruppo usual care (Drop-out: 9.9% e 11.7%, rispettivamente). Dopo 12 e 24 mesi sono stati valutati i cambiamenti nei valori di HbA1c, peso corporeo, pressione arteriosa, profilo lipidico e specifici score di qualità di vita e soddisfazione (PDM, PHCO, SF-12, DTSQ, ADDQOL, VAS) nei due gruppi.
Il modello SINERGIA per sè si è dimostrato efficace nel migliorare e mantenere nel tempo i livelli di HbA1c e dei fattori di rischio cardiovascolare, senza un impatto negativo sul benessere psicologico all’avvio del SMBG. Lo studio non è stato in grado di documentare una superiorità del modello SINERGIA rispetto alla usual care, ma ha evidenziato che l’avvio del SMBG accompagnato da un adeguato percorso educativo mirato alla self-care e all’empowerment può dare valore aggiunto alla cura del diabete mellito tipo 2 migliorando anche la qualità della vita del paziente.
ADERENZA IN PAZIENTI CON DIABETE TIPO 2: IL RUOLO DEI FATTORI DI PERSONALITÀ VALUTATI CON IL TEST DI RORSCHACH
R. Dagani1, A. Tomasich2, E. Brusadelli2,3, A. Romanazzi2, S. Bruno2, V. Moro2
1ASST-Rhodense, Ambulatorio di Diabetologia, Rho, Milano; 2ASST-Rhodense, Unità di Psicologia Clinica, Garbagnate Milanese, Milano; 3Università degli Studi di Milano-Bicocca, Dipartimento di Psicologia
Introduzione: l’aderenza al trattamento dei pazienti con patologia cronica è sempre stata oggetto di grande attenzione. La scarsa aderenza al trattamento comporta una maggiore possibilità di complicanze, nonché maggiori costi per il sistema sanitario nazionale. Le variabili che ostacolano l’adesione al trattamento sono molteplici e complesse, essendo connesse sia a fattori medico-sanitari, sia alla dimensione soggettiva del paziente. La presenza di una malattia cronica è, infatti, legata allo sviluppo di reazioni psicologiche negative, che possono avere effetti sull’aderenza al trattamento.
Scopo: per migliorare l’efficacia del trattamento, il presente studio si propone di esplorare i processi psicologici connessi all’aderenza al trattamento in pazienti con diabete mellito di tipo II (DM T2). In letteratura, la maggior parte degli studi utilizza questionari, mentre pochi studi hanno cercato di approfondire tale aspetto utilizzando il test Rorschach.
Materiali e metodi: sono state indagate le variabili Rorschach associate all’adesione in un campione di 60 pazienti con una recente storia di malattia (circa 5 anni). Sulla base dei livelli di HbA1c, usata quale principale indice di adesione, il campione è stato diviso in due sottogruppi (aderenti vs. non aderenti). Ad ogni partecipante è stata, inoltre, somministrata la TAS-20 (Toronto Alexithymia Scale), utile a indagare la presenza di alessitimia.
Risultati: i risultati preliminari mostrano che i pazienti aderenti sembrano avere un modello di funzionamento specifico: sembrano avere più sollecitazioni e pensieri negativi rispetto ai pazienti non aderenti, con una maggiore attenzione alle proprie emozioni negative. Inoltre, sembrano essere più focalizzati su se stessi con un’autostima superiore rispetto ai pazienti non aderenti.
Conclusioni: questi dati sembrano indicare una possibile connessione tra comportamenti di aderenza ed esperienza di stress, mostrando l’utilità del test Rorschach e della TAS-20 in ambiente medico.
ANDREW: STUDIO OSSERVAZIONALE MULTICENTRICO DELL’EFFETTO METABOLICO DI DULAGLUTIDE NELLA PRATICA CLINICA (Active Notes on Dulaglutide in the REal World). PRESENTAZIONE DELLO STUDIO E DATI PRELIMINARI
V. De Mori1, B. Agosti2, R. Bellante3, A. Belviso1, D. Berzi1, I. Franzetti4, G. Ghilardi5, F. Querci5, S.C. Severgnini6, L. Zenoni5, A.C. Bossi1, G. Lepore3
1ASST Bergamo Ovest, Treviglio (Bg); 2ASST Brescia; 3ASST PG23, Bergamo; 4ASST Valle Olona, Gallarate (Va); 5ASST Bergamo Est, Seriate (Bg); 6ASST Crema (Cr)
Introduzione: dulaglutide è un agonista recettoriale del GLP-1 (Glucagon Like Peptide–1) somministrabile s.c. una volta/settimana per il trattamento del diabete tipo 2 (DMT2) quando stile di vita e terapie tradizionali non permettono il raggiungimento di un soddisfacente controllo metabolico.
Scopo: lo studio si prefigge un’analisi nella pratica clinica reale dell’efficacia di dulaglutide sui parametri glico-metabolici e sul peso corporeo, una valutazione dei suoi possibili eventi avversi e la registrazione della comparsa di complicanze microvascolari, di eventi cardio-cerebro-vascolari maggiori e di mortalità.
Materiali e metodi: sono stati presi in esame i soggetti maggiorenni portatori di DMT2 posti in trattamento con dulaglutide in duplice associazione con metformina o SU o pioglitazone oppure in triplice terapia (con metformina + SU o metformina + pioglitazone) secondo le indicazioni prescrittive AIFA nel periodo aprile 2016- 31/12/2016.
Risultati: sono stati raccolti i dati clinici e antropometrici di 537 pazienti (234 F; 303 M), con durata di malattia media 9,41± 6,7 anni (DS). Sono attualmente disponibili i dati al follow-up di 6 mesi di 263 pazienti: l’aggiunta al trattamento di dulaglutide ha permesso di migliorare il compenso glicemico (HbA1c 53,4±16 mmo/mol vs 65±10,8 mmol/mol, p<0,0001) e di ridurre il peso corporeo (92,6±18,8 kg vs 95,3±19,5 kg, p<0,0001) rispetto al basale.
Conclusioni: non sono ancora disponibili molte informazioni relative a morbilità e mortalità cardiovascolare derivanti da RCT con utilizzo di dulaglutide. Si ritiene utile, quindi, acquisire informazioni da esperienze “real-world” per meglio comprendere gli effetti complessivi di un trattamento innovativo per la malattia diabetica. I dati parziali al follow-up dei 6 mesi confermano l’efficacia dell’aggiunta di dulaglutide alla terapia ipoglicemizzante preesistente nel migliorare il compenso glicemico e nella riduzione del peso corporeo.
DA UN CASO INSOLITO DI LADA CON FENOTIPO OBESO UN’OPPORTUNITÀ ALL’IMPIEGO DI LISPRO U-200 PER MIGLIORARE IL CONTROLLO GLICEMICO NEI PAZIENTI CON INSULINORESISTENZA
D. Dugnani, E. Tuveri, G. Saccà
Ambulatorio di Diabetologia, Ospedale Predabissi, Melegnano
Introduzione: l’avvento degli analoghi dell’insulina ad azione ultrarapida, contraddistinti da una farmacocinetica più aderente alla fisiologia grazie alla modifica della sequenza aminoacidica della catena B, ha migliorato l’approccio terapeutico al diabete. Nell’ambito della classe l’innovativa formulazione concentrata “Lispro U-200” potrebbe aggiungere ulteriori benefici influendo positivamente sulla disponibilità dell’ormone nel sottocute.
Obiettivi: condividere, attraverso l’analisi di un caso di LADA in scompenso glicometabolico, l’utilizzo di Lispro U-200 nei pazienti con insulinoresistenza.
Metodi e materiali: 43enne, familiarità per DMT2, tabagista. Iperomocisteinemia. A 40 anni ospedalizzazione per SII in neodiagnosi di DMT2. Trattato con terapia reidratante ed insulinica multiniettiva e successivamente con metformina. Afferito al Nostro ambulatorio si documentava psoriasi e risultava positiva la determinazione di ICA, IA2, GAD; presentava inoltre fenotipo obeso (BMI 30). Non evidenza di complicanze micro-macroangiopatiche. Si riformulava pertanto la diagnosi in LADA con avvio terapia insulinica basal bolus + metformina. Al follow-up incremento ponderale e peggioramento delle glicemie (picchi >250 mg/dl, HbA1c=7.54%) con aumento progressivo del fabbisogno insulinico giornaliero (Lispro 30 UI + Glargine 24UI). L’esame dei siti di iniezione ha escluso lipoatrofie e lipoipertrofie possibili cause di scompenso glicometabolico. Abbiamo ritenuto prioritario limitare indirettamente l’insulinoresistenza evitando un’ulteriore supplementazione delle dosi di insulina (notoriamente anabolica!).
Risultati: la sostituzione di Lispro U-100 con Lispro U-200 isodose ha permesso di raggiungere in sicurezza un target di glicata di 6.72%, glicemia a digiuno 143 mg/dl post-prandiale 120 mg/dL in 3 mesi.
Discussione: il risultato potrebbe essere attribuito ad una migliore disponibilità del farmaco nel sottocute foriera di effetti vantaggiosi nei casi di insulinoresistenza che altrimenti richiederebbero dosi crescenti di insulina.
HUMALOG KWIKPEN 200 U/ML: UNA POSSIBILE OPZIONE TERAPEUTICA INNOVATIVA NELLA GESTIONE DELLE LIPODISTROFIE IN PAZIENTE DIABETICO TIPO 2 CON ELEVATO FABBISOGNO INSULINICO
P. Desenzani, C. Mascadri, M.C. Tusi, B. Bonzi
U.O.S. Diabetologia P.O. Montichiari ASST Spedali Civili di Brescia
Le lipodistrofie da iniezione di insulina sono essenzialmente correlate al traumatismo ripetuto dell’ago d’iniezione, all’accumulo locale d’insulina e alla particolare reattività tessutale della singola persona con diabete. La sua esatta eziologia non è del tutto chiara, ma certamente i fattori di rischio principali sono i traumi ripetuti da iniezioni fatte in zone molto circoscritte e soprattutto l’abitudine a riutilizzare due o più volte l’ago, il numero di iniezioni giornaliere e la dose di insulina, che agirebbe sul tessuto adiposo come fattore di crescita. Fra tutti i pazienti che riutilizzano l’ago il 70% sviluppa lipodistrofie, 84% per i DM1. È giunto nel nostro ambulatorio un paziente di 65 anni affetto da obesità viscerale idiopatica di 1 grado (peso 100 kg x 175 cm, BMI di 33 kg/m2, CV 120 cm) e diabete mellito tipo 2 di lunga durata complicato da retinopatia diabetica non laser trattata in scarso controllo glicometabolico (HbA1c 9.2%) nonostante terapia insulinica sottocutanea (123 U, 1.23 U insulina/Kg, con schema basal bolus: 50 U di Abasaglar alle ore 22.00 ed Apidra al dosaggio di 20 U colazione – 26 U pranzo e cena) e terapia insulinosensibilizzante con Synjardy 5/1000 1 cpr x2/die. Il paziente riferiva oltre al persistere di elevati valori glicemici sia pre che postprandiali una elevata variabilità glicemica intra ed intergiornaliera secondo lui non giustificata dalle abitudini alimentari e di attività fisica pressoché sempre costanti seppur non in linea con quanto prescritto (scarsa attività fisica con meno di 5000 passi/die ed assunzione di circa 300 g di carboidrati complessivi raffinati al giorno). L’esame obiettivo dell’addome e delle cosce del paziente evidenziavano sia con esame visivo che palpatorio multiple aree di lipoipertrofia che verosimilmente avrebbero potuto giustificare lo scarso controllo glicometabolico e l’elevata variabilità glicemica. Dopo aver eseguito un’accurata rieducazione terapeutica riguardo alla corretta somministrazione di insulina (“schema della rotazione” dei siti d’iniezione) con utilizzo di aghi da 4 mm si concordava, al fine di somministrare minor dose di insulina, di sospendere la terapia con Apidra Solostar e di iniziare terapia con Humalog Kwikpen 200 U/ml. A distanza di 3 mesi abbiamo assistito ad un netto miglioramento del controllo glicometabolico (-1% del valore di HbA 1c) con un’iniziale riduzione delle unità di insulina (-10%). Nel follow-up a 6 mesi si è evidenziato un valore di HbA1c di 7.6% (-2% rispetto all’inizio), un riduzione della quantità di insulina del 20% rispetto a quella iniziale ed una quasi completa guarigione delle are cutanee di lipoipertrofia. Il caso clinico presentato consente di poter affermare che 1) nell’eziologia delle lipodistrofie del paziente diabetico in terapia insulinica deve essere sempre considerata anche la quantità totale della dose di insulina praticata, 2) l’utilizzo di insulina Humalog Kwikpen 200 U/ml può rappresentare una valida opzione terapeutica al fine di introdurre volumi minori di insulina nel sottocute pur somministrando la stessa quantità di unità richieste.
SIDECAR (SGLT2-INHIBITORS IN DIABETES: EVALUATION OF METABOLIC CONTROL AND ADVERSE EVENTS IN THE REAL-WORLD) – DATI PRELIMINARI DELL’EVOLUZIONE DI ALCUNI PARAMETRI CLINICI E ANTROPOMETRICI A BREVE TERMINE
V. De Mori1, A. Braus2, A. Balini1, D. Berzi1, E. Cipponeri1, F. Forloni1, G. Meregalli1, R. Piccinelli3, S. Vavassori3, G. Veronesi4, A.C. Bossi1
1UOC Malattie Endocrine – Centro Regionale per il Diabete Mellito; 2UOC Farmacia, ASST Bergamo Ovest, Treviglio (BG) ; 3ATS Bergamo, USS Farmacoeconomia, Servizio Farmaceutico Territoriale; 4Università degli Studi dell’Insubria, Dip. Medicina e Chirurgia, Centro di ricerca in Epidemiologia e Medicina Preventiva (EPIMED), Varese
Introduzione: gli inibitori del cotrasportatore sodio-glucosio di tipo 2 (SGLT2) agiscono in modo indipendente dall’attività insulinica riducendo il riassorbimento di glucosio a livello renale, favorendo la riduzione del peso corporeo in pazienti con DMT2.
Scopo: lo studio monocentrico prospettico osservazionale si prefigge anche la valutazione dell’andamento nel tempo dei parametri clinici e antropometrici.
Materiali e metodi: sono stati valutati 221 soggetti maggiorenni (M: 131; F: 90) portatori di DMT2 (durata di malattia 12,3±8,3 anni), posti in trattamento con SGLT2-i presso gli ambulatori di Diabetologia dell’ASST Bergamo Ovest. Vengono presentati i dati clinici e antropometrici al baseline e nei successivi 12 mesi.
Risultati: l’età dei pazienti era 60,9±10,5 anni (media±DS), peso 94,1±19,6 Kg, BMI 34±6,4 Kg/m2, circonferenza vita (CV) 111,4±14,2 cm. Sono stati valutati a distanza di 6 e 12 mesi 127 pazienti che hanno presentato fin dal primo semestre una diminuzione ponderale del 3.8% e dopo 12 mesi del 4.6% (p<0.001). La CV si è ridotta dell’1,5% dopo 6 mesi (p<0.02) e del 2,8% dopo 12 mesi (p<0.002). L’analisi statistica non ha evidenziato, almeno nel breve termine, differenze statisticamente significative della pressione arteriosa sistolica o diastolica, mentre la creatininemia si riduce del 4% dopo 6 mesi e del 3% dopo 12 mesi (p<0.001). Nei primi 12 mesi 62 pazienti (25,2%) hanno sospeso l’assunzione di SGLT2i: 12,6% per intolleranza al farmaco e 12,6% per inefficacia terapeutica.
Conclusioni: si evidenzia una precoce efficacia terapeutica nei pazienti che seguono il trattamento, con un significativo miglioramento dei parametri clinici e antropometrici. La prosecuzione dello studio permetterà di valutare l’evoluzione di questi dati nel tempo.
SIDECAR (SGLT2-INHIBITORS IN DIABETES: EVALUATION OF METABOLIC CONTROL AND ADVERSE EVENTS IN THE REAL-WORLD) – DATI PRELIMINARI DELL’EVOLUZIONE DEI PARAMETRI GLICEMICI A BREVE TERMINE
V. De Mori1, A. Braus2, A. Balini1, D. Berzi1, E. Cipponeri1, F. Forloni1, G. Meregalli1, R. Piccinelli3, S. Vavassori3, G. Veronesi4, A.C. Bossi1
1ASST Bergamo Ovest, UOC Malattie Endocrine – Centro Regionale per il Diabete Mellito; 2ASST Bergamo Ovest, UOC Farmacia; 3ATS Bergamo, USS Farmacoeconomia, Servizio Farmaceutico Territoriale; 4Università degli Studi dell’Insubria, Dip. Medicina e Chirurgia, Centro di ricerca in Epidemiologia e Medicina Preventiva (EPIMED), Varese
Introduzione: nonostante le numerose molecole disponibili, ancora molti pazienti con DMT2 non raggiungono un controllo glicometabolico ottimale. Gli inibitori del cotrasportatore sodio-glucosio di tipo 2 (SGLT2) agiscono in modo indipendente dall’attività insulinica riducendo il riassorbimento di glucosio a livello renale, favorendo la normalizzazione della glicemia.
Scopo: lo studio monocentrico prospettico osservazionale si prefigge, tra l’altro, la valutazione dell’andamento nel tempo dell’emoglobina glicata (HbA1c) e della glicemia a digiuno.
Materiali e metodi: sono stati valutati 221 soggetti maggiorenni (M: 131; F: 90) portatori di DMT2 (durata di malattia 12,3±8,3 anni), posti in trattamento con SGLT2-i presso gli ambulatori di Diabetologia dell’ASST Bergamo Ovest. Vengono presentati i dati clinici e metabolici al baseline e nei successivi 12 mesi.
Risultati: l’età dei pazienti era 60,9±10,5 anni (media±DS), glicemia basale 186,5±59,9 mg/dl, Hba1c 9,2±1,8%. Sono stati valutati a distanza di 6 e 12 mesi 127 pazienti che hanno mostrato, fin dal primo semestre, una diminuzione di Hba1c del’11.4% e dopo 12 mesi del 7.7%. Nei primi 12 mesi 62 pazienti (25,2%) hanno sospeso l’assunzione di SGLT2i: 12,6% per intolleranza al farmaco, 12,6% per inefficacia terapeutica.
Conclusioni: si evidenzia una precoce efficacia terapeutica nei pazienti che seguono il trattamento, con un significativo miglioramento (p<0,001) dei parametri glicometabolici, soprattutto in coloro con glicemia basale >170 mg/dl. L’analisi statistica non ha evidenziato una differenza di genere. Emerge, come prioritaria necessità, quella di effettuare una corretta educazione sanitaria al fine di diminuire il numero di pazienti che sospendono il trattamento per disturbi genito-urinari.
SICUREZZA, EFFICACIA E COMPLIANCE DI FARMACI INNOVATIVI ANTIDIABETICI IN PZ HIV+ /DM IN TRATTAMENTO CON DOLUTEGRAVIR
V. Cimino1, M. Perotti2, D. Calella1, F. Pesenti1, S. Galliani1, F. Galbiati2, A.I. Pincelli2
1Scuola di Specializzazione di Endocrinologia, Università di Milano Bicocca; 2Diabetologia, Ospedale Nuovo San Gerardo, Monza
Introduzione: la prevalenza di DM nei pazienti affetti da HIV è >3.8% rispetto alla popolazione generale. Le cause più accreditate sono la terapia HAART che l’insulino-resistenza indotta da infiammazione cronica. Attualmente tra gli antiretrovirali vi è un largo uso di Dolutegravir; è noto che tale farmaco induce un aumento dei livelli ematici di metformina, aumentando quindi il rischio di sviluppare chetoacidosi diabetica. Il metabolismo del Dolutegravir avviene attraverso l’attività di MAT e OCT-2, che interferiscono sul metabolismo della metformina. Importantissimo quindi modulare la terapia antidiabetica e controllare i dosaggi massimali.
Scopo: individuare farmaci antidiabetici molto efficaci e che non interferiscono con i meccanismi sopra riportati. I glicosurici e gli analoghi di GLP-1 utilizzano vie di farmacocinetica differenti e non interferneti con Dolutegravir. Inoltre, è importante valutare le differenze farmacocinetiche tra metformina standard e a lento rilascio essendo il farmaco di prima scelta nel diabete.
Materiali e metodi: abbiamo osservato in maniera retrospettiva 23 pz affetti da HIV e DM2 in trattamento con Dolutegravir in terapia con metformina e che hanno necessitato di cambio di terapia non soltanto per il compenso glicemico ma anche per l’interferenza tra i due farmaci.
Conclusioni: 11 pz in trattamento con Dulaglutide e glicosurico non hanno mai evidenziato chetoacidosi in 12 mesi di osservazione e hanno raggiunto/mantenuto uno stabile controllo glicemico. 8 pz sono stati trattati con basso dosaggio di metformina a lento rilascio e GLP-1 non mostrando complicanze d’interferenza farmacologica e hanno ottenuto/mantenuto un buon compenso glicemico. In nessun caso è peggiorata la funzionalità renale. 4 pz sono stati trattati a Basse dosi di metformina standard per non essere esposte al rischio di cheto acidosi diabetica senza però mantenere il compenso glicemico hanno introdotto GLP1 settimanale tornando a compenso.
EFFICACIA DI INSULINA LISPRO U-200 VERSUS LISPRO U-100 NEL RAGGIUNGIMENTO DEL CONTROLLO GLICEMICO IN UNA COORTE DI PAZIENTI CON DIABETE MELLITO DI TIPO 2 IN REGIME DI TERAPIA BASAL-BOLUS
V. Cimino1, M. Perotti2, D. Calella1, F. Pesenti1, S. Galliani1, F. Galbiati2, A.I. Pincelli2
1Scuola di Specializzazione di Endocrinologia, Università di Milano Bicocca; 2Diabetologia, Ospedale Nuovo San Gerardo, Monza
Lispro U-200 rappresenta il primo analogo rapido concentrato. Non esistono ad oggi evidenze di comparazione dell’efficacia in real life di Lispro U-200 versus Lispro U-100 sul compenso glicemico.
Scopo: valutare l’efficacia della sostituzione di Lispro U-100 con la rispettiva formulazione concentrata Lispro U-200 a parità di dosaggio in pazienti diabetici tipo 2 in regime basal-bolus in termini di: compenso glicemico, ipoglicemie, riduzione delle lipodistrofie, riduzione delle UI di insulina rapida, correlazione tra BMI e riduzione del dosaggio insulinico.
Metodi: 269 pazienti, in trattamento con Lispro U-100 e Degludec e fabbisogno di oltre 20 UI/die venivano switchati a Lispro U-200 senza variazioni di dosaggio e seguiti per 6 mesi con rilevazione delle glicemie mensilmente e della glicata ogni 50 giorni; 187 pazienti mostravano valori di HbA1c inadeguati per età, comorbidità o complicanze associate.
Risultati: il 34,2% dei pazienti “non compensati” ha raggiunto l’obiettivo glicemico al 50° giorno di trattamento, il 56,7% al 180° giorno, il 9,1% dopo il 6° mese; il 69% dei pazienti totali ha richiesto una riduzione del dosaggio di Lispro U-200.
Discussione: il beneficio dimostrato di Lispro U-200 su compenso glicemico e ipoglicemie, e la correlazione tra BMI e dosaggio insulinico depongono a favore di una maggiore stabilità di assorbimento del farmaco sottocute con riduzione della variabilità glicemica.
LIRAGLUTIDE: SICURO, EFFICACE E GRADITO PER IL TRATTAMENTO DEL DM IN PAZIENTI ULTRA 65ENNI
V. Cimino1, M. Perotti2, F. Galbiati3, S. Galliani1, F. Pesenti1, D. Calella1, A.I. Pincelli2
1Scuola di Specializzazione in Endocrinologia Università di Milano Bicocca; 2Endocrinologia, Ospedale Nuovo San Gerardo, Monza; 3Università Milano-Bicocca
Introduzione: vi sono oltre tre milioni di pazienti diabetici di cui il 65% è ultra 65enni → il 25% supera i 75 anni. La gestione è resa problematica dal concomitare di comorbidità/complicanze tali da non consentire larghi margini terapeutici: l’obiettivo terapeutico, oltre al controllo della patologia di base è salvaguardare/migliorare le patologie concomitanti; inoltre usufruiamo sovente di terapie che inducono un incremento ponderale esponendo il paziente a ulteriori rischi, in particolar modo cardiovascolari. Vi sono farmaci che permettono di controllare i meccanismi patogenetici del diabete in modo multifattoriale, così da raggiungere un target glicemico senza sfavorire il BMI, in primis gli analoghi di GLP1 che però a oggi non godono di una valida letteratura/esperienza su pazienti over 65.
Scopo: valutazione di efficacia e sicurezza in una numerosa coorte di pazienti affetti da DM tipo 2 trattati da almeno 12 mesi con analogo di GLP1.
Materiali e metodi: studio retrospettivo osservazionale monocentrico. 306 pazienti di oltre 65 anni, in trattamento con analogo di GLP-1 da oltre 12 mesi, in associazione con metformina e/o insulina basale. Valutazione pre e post trattamento di: funzionalità renale, assetto lipidico, compenso glucidico, BMI, PA e questionario di soddisfazione sulla terapia iniettiva quotidiana. I pazienti sono stati suddivisi per decade di età, per dosaggio di analogo di GLP-1, osservati per sesso.
Conclusioni: l’efficacia del farmaco sui pazienti “anziani” è stata dimostrata dalla significatività statistica dei risultati: raggiungimento del target glicemico, miglioramento dell’assetto lipidico, conservazione della funzionalità renale, riduzione dei valori medi della PA, riduzione del BMI (maggiormente negli uomini che nelle donne). Il questionario WHO 8 ITEM ha evidenziato che il 92% dei pazienti è stato molto soddisfatto. Inoltre non si sono segnalati eventi avversi tali per cui è stato necessario interrompere il trattamento farmacologico.
EFFICACIA SUL COMPENSO GLICEMICO DELL’ASSOCIAZIONE LIRAGLUTIDE-INSULINA BASALE; VALUTAZIONE SULLO STATO DI SODDISFAZIONE PER IL TRATTAMENTO
V. Cimino1, F. Galbiati3, M. Perotti2, S. Galliani1, F. Pesenti1, D. Calella1, A.I. Pincelli2
1Scuola di Specializzazione in Endocrinologia Università di Milano Bicocca; 2Endocrinologia, Ospedale Nuovo San Gerardo, Monza; 3Università Milano-Bicocca
Introduzione: nella fisiopatologia del diabete di tipo 2 (DMT2) svolgono un ruolo determinante differenti alterazioni quali l’insulino-resistenza, un difetto relativo di secrezione insulinica, l’iperglucagonemia. Il DMT2 è progressivo e nel tempo è necessaria l’intensificazione del trattamento per raggiungere e mantenere gli obiettivi glicemici e prevenire o rallentare la progressione delle complicanze. La metformina è indicata come terapia di primo livello dalle linee-guida, che prevedono diverse opzioni quando la stessa diventa insufficiente, tra cui l’avvio della terapia insulinica basale. Tale trattamento pur presentando l’efficacia ipoglicemizzante maggiore è spesso procrastinato per i potenziali effetti collaterali, quali l’incrementato rischio di ipoglicemie, l’incremento ponderale e la ridotta qualità di vita. Tra i farmaci innovativi la liraglutide è in grado di migliorare il compenso glicemico senza aumentare il rischio di episodi ipoglicemici e con effetto favorevole sul peso corporeo, pur avendo anch’essa lo svantaggio della somministrazione iniettiva.
Scopo: valutare l’impatto della terapia con liraglutide sulla qualità di vita abbiamo somministrato un questionario che indagava la soddisfazione per il trattamento del diabete.
Materiali e metodi: è stato somministrato a 676 pazienti il questionario WHO 8.
Conclusioni: è emerso che il livello di soddisfazione nei pazienti in trattamento con GLP1 è molto elevato; l’accettazione del passaggio dalla terapia orale a quella iniettiva che in passato è sempre stato vissuto con grande ansietà e preoccupazione dal prescrittore è stato accolto favorevolmente dal paziente anche alla luce degli obiettivi terapeutici raggiunti.
EPATOTOSSICITÀ DA ACARBOSIO IN UNA GIOVANE DONNA AFFETTA DA LADA: PRESENTAZIONE DI UN CASO CLINICO
B. Valvo, E. Lovati, P. Lucotti, E. Sprio, G.R. Corazza
Medicina Generale I, IRCCS Policlinico San Matteo, Università di Pavia
Ad una donna di 27 anni, con recente diagnosi di LADA, in terapia con detemir 0.2 U/Kg., che presentava modeste iperglicemie post-prandiali, veniva associata terapia con acarbosio 50 mg bid.
A distanza di 3 mesi si manifestava astenia, nausea, addominalgia e calo ponderale; all’esame obiettivo lieve epatomegalia. Gli ematochimici mostravano: AST 545 mU/ml, ALT 703 mU/ml, GGT 425 mU/ml, ALP 179 mU/ml e lieve aumento della bilirubina; la sierologia per virus epatotropi maggiori era negativa, l’ecografia addominale escludeva ostruzioni biliari. Nel sospetto di una epatotossicità iatrogena, veniva sospeso l’acarbosio e disposto il ricovero ospedaliero durante il quale una terapia di supporto consentiva un progressivo un miglioramento clinico e laboratoristico. Venivano inoltre escluse le principali cause autoimmuni. La paziente veniva pertanto dimessa; a 6 settimane dalla sospensione della terapia con acarbosio, gli indici di citolisi epatica rientravano nei limiti di norma.
La relazione temporale tra l’esposizione al farmaco e l’insorgenza del danno epatico, nonché la sua completa risoluzione dopo sospensione della terapia, rende la diagnosi di epatite da acarbosio molto probabile. Tra gennaio 2001 e giugno 2017 sono state effettuate ad AIFA 6 segnalazioni di patologie epatobiliari associate all’assunzione di acarbosio (6.5% di tutti i report segnalati), di cui 5 casi di epatite acuta (2 ad impronta colestatica), 1 caso di ipertransaminasemia asintomatica e 1 caso di danno iatrogeno non specificato. Il meccanismo fisiopatologico del danno epatico indotto da acarbosio non è noto. L’eventualità di un danno epatico da acarbosio, seppur raro, deve essere preso in considerazione trattandosi di un tanto inatteso quanto grave, effetto indesiderato.
TESI
IL RUOLO DELLA TECNOLOGIA NELLA GESTIONE DELLA GRAVIDANZA IN DONNE AFFETTE DA DIABETE MELLITO TIPO 1
Elena Cimino
Università degli Studi dell’Insubria, Scuola di Specializzazione in Endocrinologia e Malattie del Ricambio
Introduzione: nonostante i progressivi miglioramenti tecnologici (CSII e SAP) gli outcome della donna con diabete mellito tipo 1 sono ancora lontani dalla gravidanza fisiologica.
Scopo: lo scopo del nostro lavoro è stato analizzare gli outcomes della gravidanza in donne Diabete Mellito tipo 1, seguite presso ASST Grande Ospedale Metropolitano Niguarda Ca’ Granda dal 01 gennaio 2010 al 31 dicembre 2015, confrontando tre diversi approcci terapeutici (MDI vs CSII vs SAP).
Materiali e metodi: abbiamo analizzato i dati parametrici, metabolici, ostetrici di 138 donne: 71 (51,5%) in terapia con MDI, 41 (29,7%) con CSII e le restanti 26 (18,8%) con SAP. I dati dei nuovi nati comprendevano i parametri antropometrici, il parto (pH, indice di Apgar, complicanze) e malformazioni.
Risultati: le pazienti con terapia tecnologica (CSII e SAP) erano più seguite prima della gravidanza in un ambulatorio dedicato, rispetto al gruppo MDI. Il compenso era accettabile all’inizio della gravidanza in tutti e tre i gruppi e la riduzione di HbA1c al termine era sovrapponibile. Non vi erano differenze per quanto riguarda il timing o il tipo di parto. L’analisi degli outcomes neonatali non ha evidenziato alcuna differenza tra i due gruppi per i singoli esiti considerati né per un outcome composito avverso comprendente i singoli esiti avversi (p=0.80). L’uso di sistemi tecnologici non è risultato associato (OR=0.78, IC 95% 0.27-2.28) ad outcomes neonatali avversi. Anche se non statisticamente significativo, le pazienti in terapia tecnologica presentavano una percentuale maggiore di nuovi nati AGA, rispetto al gruppo MDI.
Conclusioni: il continuo miglioramento tecnologico impone una continua osservazione e un continuo studio del suo ruolo nel miglioramento degli outcomes gestazionali.

